Дифференциальная диагностика поражений кожи при попадании иприта и люизита
| Признаки поражения | Иприт | Люизит |
| Субъективные ощущения в момент контакта | Отсутствуют | Жжение, боль |
| Срок появления эритемы | Через 2—3 ч | Через 20—30 мин |
| Окраска эритемы | Неяркая | Интенсивно красная |
| Граница эритемы | Участок поражения резко ограничен | Участок поражения сливается с окружа-щей тканью |
| Отечность тканей | Не выражена | Резко выражена |
| Срок появления пузырей | Через 18—24 ч | Через 12—13 ч |
| Характер пузырей | По краю поражения мелкие, в виде «жемчужного ожерелья», сливающиеся в один пузырь | Одиночные пузыри |
| Максимальное развитие поражения | Через 10—12 дней | К концу 2-х суток |
| Характер язвенных поражений | Язвы бледные | Язвы ярко-красного цвета с кровоизлияниями |
| Присоединение вторичной инфекции | Обычно наблюдается | Встречается редко |
| Длительность заживления | 1—1,5 мес | 2—3 нед |
| Наличие пигментации | Выражена вокруг места поражения | Отсутствует |
Симптоматика общетоксических проявлений прежде всего связана с тяжелыми поражениями ЦНС (после кратковременного возбуждения, обусловленного болевой импульсацией, развитие глубокой апатии, адинамии, депрессии), вегетативных отделов нервной системы (тошнота, рвота, общая гипер- или гипотермия, глубокая прогрессирующая гипотония, гипотрофия), аппарата кровообращения (первичный коллапс, экзотоксический шок, токсический миокардит и миокардиодистрофия, острая сердечная недостаточность и т.д.). Особое место в клинической картине общего отравления занимают изменения в дыхательной системе в связи с тем, что органы дыхания подвергаются воздействию при любой аппликации яда, при этом патологические процессы в них не однотипны (за исключением случаев ингаляционного отравления). В частности, острый отек легких – нередкое осложнение интоксикации возникает независимо от пути попадания яда в организм. При разных способах воздействия люизита общим является расстройство крово- и лимфообращения в связи с расширением мелких артерий, вен, капилляров с резким возрастанием проницаемости сосудистой стенки, периваскулярным отеком и последующей экссудацией и транссудацией жидкой части крови. Чрезвычайно типичным проявлением общерезорбтивного действия люизита являются множественные кровоизлияния во всех внутренних органах, а кровоизлияния под эндокардом в виде полос или пятен служат достоверным патологоанатомическим признаком люизитной интоксикации.
Изменения в крови (увеличение числа эритроцитов, количества гемоглобина, повышение свертываемости) находятся обычно в соответствии со скоростью развития отека легких и наиболее выражены в первые — вторые сутки. При интоксикации люизитом, как правило, отмечаются изменения в органах кроветворения (дегенеративные изменения клеток в костном мозге, селезенке, лимфоузлах, кровоизлияния, отек стромы). В остром периоде заболевания наблюдается лейкоцитоз с лимфопенией и эозинопенией. Степень развития лейкоцитоза в определенной мере связана с дозой воздействия яда и с интенсивностью воспалительного процесса. Неблагоприятным признаком служит быстрая смена первоначального лейкоцитоза лейкопенией, особенно при углублении эозино- и лимфопении.
При люизитном отравлении независимо от способа попадания яда имеются выраженные симптомы поражения желудочно-кишечного тракта; в подостром периоде нередко развиваются явления токсической нефропатии и гепатопатии (дегенеративные изменения паренхиматозных клеток этих органов, некроз паренхимы и др.). В остром и подостром периодах интоксикации, как правило, наблюдаются нарастающий декомпенсированный ацидоз, распад белков с повышением общего азота мочи, азота мочевины в крови и т.п.
Наиболее типичными осложнениями люизитной интоксикации в раннем периоде заболевания являются острая сосудистая недостаточность, гемодинамический отек легких, вторичная пневмония, острая почечная недостаточность (редко). Позднее на первый план выступают явления недостаточности почек, печени, симптомы токсической миокардиодистрофии, а также кахексия и анемия как следствие резорбтивного действия мышьяка.
Профилактика и лечение поражений люизитом
52. Профилактика поражений люизитом достигается своевременным применением средств индивидуальной защиты органов дыхания и кожи, обработкой открытых участков кожи содержимым ИПП.
Лечение поражений люизитом имеет ряд особенностей, которые заключаются прежде всего в необходимости срочного проведения частичной санитарной обработки (при этом наряду с использованием ИПП для этой цели применяются растворы йода), а также в возможности использования специфического антидота (унитиол), лечебное действие которого основано на химической нейтрализации яда, высвобождении блокированных SH-групп, ускоренной элиминации ОВ из организма, повышении содержания в тканях сульфгидрильных групп (антидот в этом случае является донатором SH-групп).
При попадании капель люизита на кожу необходимо зараженный участок обработать содержимым ИПП или 5% спиртовой йодной настойкой; в последующем наложить 2% димеркаптопропаноловую мазь.
В случае поражения глаз необходимо промыть орган зрения 2% раствором натрия гидрокарбоната или водой, затем заложить за веко 30% унитиоловую мазь на ланолине.
При пероральном отравлении требуется промыть желудок 0,05% раствором калия перманганата, ввести в желудок 10 –20 мл 5% раствора унитиола с последующим приемом жженой магнезии (5 г одномоментно и затем до 2 г с 2-часовым интервалом).
Для лечения резорбтивных форм отравления применяют унитиол по 5 мл 5% раствора внутримышечно, а при тяжелых поражениях — внутривенно по следующей схеме: первые сутки — 4— 6 раз, вторые сутки – 2 –3 раза и далее в течение первой недели 1—2 раза в день.
При поражении глаз используют 30% унитиоловую мазь.
Лечение поражений люизитом состоит в продолжении курса антидотной терапии и одновременном применении симптоматических средств (лечебные мероприятия аналогичны описанным для лечения поражений ипритом).
При острой сосудистой недостаточности проводят инфузионную терапию (400 мл полиглюкина внутривенно), назначают симптоматические средства (2 мл 5% раствора эфедрина гидрохлорида подкожно с 1 мл 1% раствора мезатона или 1 мл0,02% раствора норадреналина гидротартрата внутривенно капельно, стероидные гормоны — преднизолон 60 — 90 мг внутривенно).
При острой сердечной недостаточности показаны сердечные гликозиды (коргликон, строфантин), поляризующая смесь.
Лечение токсического отека легких при люизитной интоксикации в основном проводится так же, как и лечение его при действии удушающих ОВ (см. ст. 89 – 90), и предусматривает: мероприятия, направленные на снижение гидростатического давления в сосудах малого круга кровообращения (диуретики, α-адрено-блокаторы, нитропрепараты, ганглиоблокаторы и т.п.); ликвидацию альвеолярной гипоксии и пеногашение (ингаляции кислородо-воздушной смеси в сочетании с пеногасителями – этиловый спирт, антифомсилан); предотвращение повышения проницаемости и стабилизацию альвеолярно-капиллярной мембраны (глюкокортикоиды, препараты кальция, аскорбиновая кислота, витамин Е и другие антиоксиданты); снижение воспалительного потенциала тканей (спиронолактоны, противовоспалительные препараты); улучшение микроциркуляции и восстановление нормальной реологии крови (антикоагулянты, антиагреганты, кровезаменители на основе низко- и среднемолекулярных декстранов, ангиопротекторы и др.); коррекцию КОС (ощелачивание плазмы).Кровопускание в отличие от лечения отека легких при поражении фосгеном противопоказано! При неэффективности консервативной терапии перевести пораженного на ИВЛ.
Лечение местных поражений глаз, кожи, органов дыхания идентично терапии ипритных поражений.
Медицинская сортировка и объем помощи пораженным ОВ кожно-нарывного действия на этапах медицинской эвакуации
53. Медицинская сортировка пораженных отравляющими веществами кожно-нарывного действия осуществляется с выделением двух групп:
К первой группе относятся пораженные, которые нуждаются в оказании неотложной помощи:
лица с тяжелыми признаками поражения (резорбция с возникновением острой сосудистой недостаточности, судорожного синдрома, токсического отека легких, в случае попадания ОВ в желудок) подлежат эвакуации в первую очередь, в положении лежа;
при попадании в глаза капельно-жидкого ОВ (угроза потери зрения) подлежат эвакуации во вторую очередь, в положении сидя;
при распространенном эритематозно-буллезном дерматите (болевой синдром, сильный зуд, состояние крайнего беспокойства) подлежат эвакуации во вторую очередь;
Ко второй группе относятся пораженные, помощь которым может быть отложена:
лица с умеренно выраженными местными признаками поражения подлежат эвакуации во вторую очередь;
лица, имевшие контакт с капельно-жидким ОВ и после применения медицинских средств защиты сохранившие боеспособность– эвакуации не подлежат, в дальнейшем нуждаются в наблюдении в течение суток.
54. Первая помощь, оказываемая в очаге поражения, включает проведение следующих мероприятий;
промывание глаз водой из фляги;
надевание противогаза;
обработка зараженной кожи и прилегающего обмундирования содержимым ИПП;
при раздражении дыхательных путей — ингаляцию фицилина.
За пределами химического очага рекомендуется повторное промывание глаз водой, проведение частичной санитарной обработки (ЧСО) с помощью ИПП, полоскание рта и носоглотки, а при подозрении на попадание ОВ в желудок — беззондовое промывание желудка.
55. Доврачебная помощь включает:
дополнительную обработку открытых участков кожи и прилегающего к ним обмундирования с помощью ИПП; при отсутствии ИПП используются 5—15% растворы хлораминов и дихлораминов, кашица хлорной извести (1 часть хлорной извести, 3 части воды);
при попадании в глаза капель ОВ и раздражении конъюнктивы — обильное промывание глаз водой или 2% раствором натрия гидрокарбоната; закладывание за веки лечебных мазей;
при пероральном отравлении — беззондовое промывание желудка, дача адсорбента внутрь;
при раздражении дыхательных путей — ингаляция фицилина;
при показаниях — введение сердечно-сосудистых средств;
при поражениях люизитом — введение внутримышечно 5 мл 5% раствора унитиола.
56. При оказании первой врачебной помощи в процессе внутрипунктовой сортировки выделяют следующие группы:
нуждающихся в специальной обработке;
нуждающихся в первой врачебной помощи (с выделением нуждающихся в неотложной помощи);
не нуждающихся в первой врачебной помощи.
Первая врачебная помощь включает неотложные и отсроченные мероприятия:
К неотложным мероприятиям относятся:
частичная санитарная обработка со сменой обмундирования (по возможности);
при поражении глаз – применение глазных мазей (после пред-варительного промывания глаз 2% раствором гидрокарбоната натрия, 0,25% раствором хлорамина): 5% левомицетиновая – при поражении ипритом; 30% унитиоловая — при поражении люизитом;
при подозрении на попадание ОВ в желудок – промывание желудка с помощью зонда 0,02% раствором калия перманганата и введение адсорбента (25 г активированного угля на 100 г воды);
при поражении люизитом — применение антидота (5 мл 5% раствора унитиола внутримышечно);
при острой сосудистой недостаточности, отеке легких, острой сердечной недостаточности – применение мезатона – 1% раствор 1 мл; преднизолона – 30 – 60 мг; хлорида кальция 10% раствор 10 мл; коргликона 0,06% раствор 1 мл; диуретиков, ингаляций кислорода;
отсроченные мероприятия включают:
при эритематозных дерматитах — наложение влажно-высы-хающих повязок с противовоспалительными средствами (3% раствор борной кислоты, 0,5 – 1% раствор резорцина, раствор фурацилина 1:5000) и кортикостероидных мазей (0,5% преднизолоновая мазь) или мазей цинково-салициловой, метилурациловой, мефенаминовой и др.;
при тяжелых поражениях – профилактическое введение антибиотиков;
введение антигистаминных препаратов и других симптоматических средств;
щелочные и масляные ингаляции.
57. На этапе оказанияквалифицированной медицинской помощи при сортировке выделяют группы пораженных:
нуждающихся в полной санитарной обработке (которые до того прошли лишь ЧСО);
нуждающихся в квалифицированной медицинской помощи: (с выделением нуждающихся в неотложной помощи);
не нуждающихся в квалифицированной медицинской помощи: (лица с неподтвержденным диагнозом или лица, у которых симптомы легкой интоксикации устранены на предыдущих этапах);
агонирующие.
Пораженных, которым оказана неотложная квалифицированная помощь, временно госпитализируют в отдельный медицинский батальон по нетранспортабельности на 1—3 сут.
После проведения неотложных мероприятий пораженных направляют:
в госпитальное отделение;
в противошоковое отделение (пораженных с микстными формами, нуждающихся в противошоковых и реанимационных мероприятиях);
в операционно-перевязочное отделение (пораженных с микстными формами, при наличии распространенных эритематозно-буллезных или буллезно-некротических изменений);
в изолятор (при наличии реактивных состояний).
При расширении объема медицинской помощи в группу нуждающихся в квалифицированной медицинской помощи включают и легкопораженных.
Квалифицированная медицинская помощь включает две группы мероприятий – неотложные и отсроченные.
К неотложным мероприятиям относятся:
полная санитарная обработка;
срочная дезинтоксикационная терапия (инфузии дезинтоксикационных кровезаменителей, гипертонических и изотонических растворов глюкозы, изотонического раствора натрия хлорида, 4— 8% раствора гидрокарбоната натрия, 30% раствора тиосульфата натрия, «тиоцита»);
симптоматическая терапия;
купирование острого отека легких, острой сосудистой и сердечной недостаточности, явлений шока;
ликвидация болевого и судорожного синдромов, снятие нестерпимого зуда
продолжение лечения поражений глаз (глазные мази – 5% синтомициновая, 30% унитиоловая);
при поражении люизитом — антидотная терапия унитиолом по схеме;
Отсроченными мероприятиями являются:
назначение антибиотиков и других антибактериальных средств, препаратов, корригирующих иммунную реактивность организма и стимулирующих неспецифические механизмы защиты;
щелочные и масляные ингаляции;
при эритематозных поражениях кожи — наложение влажно-вы-сыхающих повязок и местных ванн из 1—2% растворов хлорамина, 3% раствора борной кислоты или фурацилина 1:5000;
при буллезных дерматитах — асептическое опорожнение пузырей (в случае наполнения пузыря — удаление его оболочки) и наложение влажно-высыхающей повязки; смазывание эрозий 1—2% водным раствором красок (метиленовый синий, бриллиантовый зеленый); после подсыхания эрозий — наложение повязок с дезинфицирующими мазями (5% синтомициновой, 5% борнонафталановой); создание коагуляционной пленки растворами перманганата калия, азотнокислого серебра, танина; открытый способ лечения в стадии экссудации; при кожном зуде — обтирания кожи 1% спиртовым раствором ментола или димедрола;
лечение конъюнктивитов легкой и средней тяжести (до выздоровления).
По эвакуационному признаку на данном этапе медицинской эвакуации всех пострадавших делят на группы:
подлежащих эвакуации в терапевтические госпитали — пораженных ипритом с явлениями общей интоксикации, с преимущественным поражением органов дыхания или желудочно-кишечного тракта;
подлежащих эвакуации в хирургические и дерматологические госпитали—пораженных с эритематозно-буллезными и буллезно-некротическими формами поражения кожи и всех пострадавших с комбинированными поражениями;
подлежащих эвакуации в специализированный военно-полевой госпиталь для раненых в голову – пораженных с тяжелыми формами поражения глаз ипритом, люизитам;
подлежащие эвакуации в ВПГЛР — легко пораженных парообразным ипритом, лиц с нераспространенным эритематозно-бул-лезным дерматитом в сочетании с незначительными явлениями общей интоксикации;
подлежащих оставлению для лечения в отдельном медицинском батальоне — пораженных ипритом с явлениями конъюнктивита, ларинготрахеита и с ограниченными формами дерматита, если после оказания им помощи симптомы интоксикации были устранены.
58. В лечебных учреждениях госпитальной базы фронта (ГБФ) в процессе лечения выделяют две группы пораженных:
подлежащих лечению до полного исхода в ГБФ;
подлежащих эвакуации в тыл страны.
Специализированная медицинская помощь в первые дни поступления пораженных заключается в завершении курса антидотной терапии при люизитных поражениях (по 5 мл 5% раствора унитиола внутримышечно 1—2 раза в день в течение недели) и в проведении комплексной интенсивной терапии и реабилитации пострадавших.
В зависимости от возможностей лечебного учреждения, принятых сроков пребывания в нем и складывающейся ситуации специализированная медицинская помощь предусматривает:
продолжение комплексной дезинтоксикационной терапии (при необходимости) с использованием различных методов экстракорпорального очищения;
полное устранение разнообразных проявлений резорбции яда, прежде всего острой несостоятельности дыхания, кровообращения, острых отеков легких и мозга, шока;
купирование декомпенсированного ацидоза;
целенаправленное, в соответствии с нарушенным равновесием в свертывающей и антисвертывающей системе крови, лечение коагулопатий (в частности, ДВС-синдрома), неизбежно сопутствующих тяжелой интоксикации;
восстановление гормонального и витаминного гомеостаза;
коррекцию белкового дисбаланса (инфузии белковых гидролизатов, аминокислотных смесей, альбумина и др.);
восстановление полноценной микроциркуляции (антикоагулянты, антиагреганты, инфузии низко- и среднемолекулярных декстранов, ангиопротекторы);
стимуляцию пластических процессов и кроветворения (цистамин, пентоксил, натрия нуклеинат, метилурацил, анаболические препараты, кортикостероиды, фолиевая кислота, комплекс витаминов и др.);
завершение комплексной терапии поражений органов дыхания, профилактику осложнений;
иммунокоррекцию;
завершение комплексного лечения буллезных и язвенно-некротических дерматитов — местные лечебные воздействия с применением мазевых повязок разного состава (см. ст.57) в сочетании с комплексом мер, направленных на ускоренное заживление (аутогемотерапия, анаболические препараты, экстракт алоэ, солкосерил, аскорбиновая кислота, ретинола ацетат и др.).
Лечение последствий (анемия, кахексия и др.) проводится по общим правилам.
В период выздоровления как в специализированных госпиталях, так и в центрах реабилитации применяются методы восстановительной терапии (физиотерапия, лечебная физкультура, гигиеническая гимнастика и др.).
1.4. ОТРАВЛЯЮЩИЕ ВЕЩЕСТВА ОБЩЕЯДОВИТОГО ДЕЙСТВИЯ
Общая характеристика
59. Отравляющие вещества общеядовитого действия принадлежат к веществам, вызывающим острое нарушение энергетического обмена в силу угнетающего или блокирующего их действия на ряд ключевых процессов биоэнергетики организма. Они вызываю повреждение ферментов тканевого дыхания, разобщение механизмов окисления и фосфорилирования, истощение фонда субстратов для биологического окисления. В клинических проявлениях интоксикации, вызванной общетоксическими агентами, прослеживаются общие черты: гипоксические судороги, развитие комы и отека мозга, параличи. Яды, относимые к веществам общеядовитого действия, непосредственно не вызывают значительных деструктивных изменений в тканях, т.е. обладают функциональным обратимым действием.
Представителями группы являютсясинильная кислота и хлорциан. В основе всех проявлений интоксикации синильной кислотой и ее производными лежат прежде всего нарушения тканевого дыхания, так как цианиды, обладая высоким сродством к трехвалентному железу цитохромоксидазы, обратимо соединяются с ним и фермент теряет способность активировать кислород путем передачи ему электрона и образования супероксид-аниона О2¯, который только и может использоваться в окислительных процессах в клетке. Синильная кислота действует посредством мгновенной блокады цитохромоксидазы, в результате чего в митохондриях накапливаются протоны и электроны, тормозится вся система биологического окисления.
В биохимическом смысле действие цианидов на дыхательные ферменты является избирательным, так как нарушается лишь одно звено в цепи ферментов, участвующих в дыхательном цикле. Именно в этом смысле в систематике ядов цианиды относятся к ферментным ядам, вызывающим тканевую гипоксию. Таким образом, при действии синильной кислоты ткани не могут использовать доставляемый кровью кислород, прекращается образование АТФ, развивается гистотоксическая гипоксия. К тому же идет ингибирование и других железосодержащих ферментов (не менее 20), в том числе лактатдегидрогеназы, каталазы, пероксидазы, декарбоксилазы и т.д.
Наиболее поврежденными тканями и органами оказываются те, в которых энергетическое обеспечение происходит за счет окислительного фосфорилирования в терминальном звене биологического окисления, т.е. в первую очередь это ЦНС (особенно дыхательный центр). Угроза летального исхода становится реальной, если угнетение окислительных реакций в ЦНС достигает 65%. Таким образом, в клинике интоксикации синильной кислотой симптомы поражения центральной нервной системы выступают на первое место. При больших дозах яда смерть может наступить практически мгновенно.
В целом в патогенезе интоксикации большое значение имеет то обстоятельство, что с клинической точки зрения в ее течении трудно выделить какой-либо тип гипоксии, так как чаще всего к нему присоединяются другие — это оказывается прогностически весьма значимым. В частности, первичная тканевая (гистотоксическая) гипоксия, нарушая жизненно важные функции, быстро приводит к развитию дыхательной и циркуляторной недостаточности.
Синильная кислота как химическое соединение известна в двух таутомерных формах (цианистая и изоцианистая кислоты), в которых углерод может быть четырех- и двухвалентным:
| H — C ≡ N ↔ H — N ═ C . |
В обычных условиях преобладающей (95,5%) является цианистая кислота. В армии США синильной кислоте присвоен шифр АС.
Химически чистая синильная кислота — бесцветная прозрачная чрезвычайно летучая жидкость, обладающая слабым запахом, напоминающим запах горького миндаля.
Плотность жидкой синильной кислоты при температуре 18 °С равна 0,7 г/см3, т.е. она легче воды; с водой смешивается во всех отношениях, легко растворима в органических растворителях, фосгене, хлорциане. Текстильные волокна и пористые материалы очень легко адсорбируют пары синильной кислоты. Температура кипения синильной кислоты – 26 °C, температура затвердевания минус 13,3 °С. Пары синильной кислоты легче воздуха. Максимальная их концентрация при температуре 20°С – 873 мг/л. Высокая летучесть синильной кислоты позволяет создавать концентрации, обеспечивающие быстрое поражение живой силы. Синильная кислота гидролизуется в водных растворах. Однако, попавшая в воду или пищевые продукты, она образует нелетучие токсичные соли, которые могут вызывать отравление человека. Синильная кислота – типичное нестойкое ОВ. Ее стойкость на открытой местности летом составляет около 5 мин, в лесистой местности летом – около 10 мин, зимой — до 1 ч.
Отравление синильной кислотой может произойти при вдыхании ее паров, резорбции через кожу яда в газообразном и жидком состоянии, а также при попадании жидкой синильной кислоты в желудочно-кишечный тракт (с зараженной водой или пищей).
При отравлении через рот смертельной дозой синильной кислоты для человека является 1 мг на 1кг массы тела человека.
При ингаляционных поражениях синильной кислотой LCt50 равна 2 г•мин/м3. При длительном пребывании в атмосфере с высокой (более 0,5 мг/л) концентрацией синильной кислоты без средств защиты кожи, несмотря на наличие противогаза, может произойти отравление в результате резорбции яда. Особенно опасно соприкосновение с жидкой синильной кислотой, однако такой случай в боевой обстановке маловероятен.
Эффективное боевое применение синильной кислоты возможно лишь при внезапном создании ее концентраций порядка 1 мг/л и более.
Средствами боевого применения синильной кислоты являются снаряды ствольной артиллерии, авиационные химические бомбы.
Надежно защищает в полевых условиях от поражения синильной кислотой общевойсковой фильтрующий противогаз.
60. Хлорциан (шифр в армии США — СК) — бесцветная прозрачная жидкость, обладающая запахом хлора.
Жидкий хлорциан тяжелее воды: его плотность при температуре 20 °С – 1,22 г/см3. Хлорциан ограниченно растворим в воде (7%) и хорошо — в органических растворителях.
Температура кипения хлорциана 13 °C, температура затвердевания минус 7 °C. Хлорциан — более летучее вещество, чем синильная кислота (максимальная концентрация паров при температуре 20 °С — 3300 мг/л).
Хлорциан медленно гидролизуется в воде, энергично реагирует с аммиаком и гидроокисями щелочных металлов, образуя нетоксичные вещества. Хлорциан по степени токсичности уступает синильной кислоте в 2—2,5 раза.
Основным путем поражения хлорцианом является ингаляционное отравление парами яда, а также попадание ОВ в желудочно-кишечный тракт с зараженной пищей или водой. В отличие от синильной кислоты хлорциан в малых концентрациях вызывает раздражение слизистой оболочки глаз и верхних дыхательных путей. Порог восприятия для хлорциана составляет 2,5•10-3 мг/л
При ингаляционных поражениях хлорцианом LCt50=11 г•мин/м3. Смертельная доза при попадании в желудочно-кишеч-ный тракт — 3—5 мг на 1кг массы тела человека.
Средствами боевого применения хлорциана являются авиационные химические бомбы и снаряды ствольной артиллерии.
Надежная защита от хлорциана обеспечивается общевойсковым фильтрующим противогазом.
Клиническая картина поражения
61. Клиническая картина поражения ОВ общеядовитого действия характеризуется ранним проявлением признаков интоксикации, быстрым течением и развитием явлений кислородного голодания и преимущественным поражением центральной нервной системы.
Острое поражение синильной кислотой может протекать в двух формах:
вмолниеносной (апоплексической), при которой симптомы поражения развиваются чрезвычайно быстро (потеря сознания, частое и поверхностное дыхание, частый аритмичный пульс, кратковременные судороги), и смерть пораженного при остановке дыхания наступает через несколько минут;
взамедленной, при которой симптомы поражения развиваются постепенно, а в случае тяжелого течения интоксикации смерть может наступить в более поздние сроки. Замедленная форма поражения по степени тяжести разграничивается на легкую, среднюю и тяжелую.
Легкая степень поражения характеризуется появлением неприятного металлического вкуса во рту, слабости, головокружения, затем возникновением тошноты, рвоты, слюнотечения, онемения кончика языка и затруднения речи, одышки. Мышечная слабость и общая разбитость сохраняются 1—3 дня. Выздоровление полное.
Средняя степень поражения характеризуется тем, что к признакам возникающим при легкой степени присоединяются чувство страха смерти, состояние возбуждения. Дыхание становится поверхностным, слизистые и кожа лица приобретают алую окраску, пульс урежен и напряжен, артериальное давление повышается. Могут возникать клонические судороги, кратковременная утрата сознания. Восстановление работоспособности происходит через 4—6 дней.
Тяжелая степень поражения возникает после короткого скрытого периода (минуты) и имеет четыре стадии.
Н а ч а л ь н а я с т а д и я характеризуется в основном субъективными ощущениями (неприятный жгучий горьковатый вкус во рту и характерный запах горького миндаля, онемение, одеревенение языка, головные боли, головокружение, сильные боли в области сердца), затрудняется речь. Возникает выраженная одышка с самого начала интоксикации. Наблюдаются гипертензия и тахикардия. Уже в этой стадии можно наблюдать покраснение конъюнктив. Начальная стадия кратковременна и быстро переходит в следующую.
Д и с п н о э т и ч е с к а я с т а д и я, характеризуется прежде всего значительными нарушениями дыхательной деятельности, к которым относятся глубокая одышка, мучительное удушье, затем замедление дыхания, нарушение его ритма и глубины. Нарастает слабость, общее беспокойство, страх смерти. Нарушается, а затем утрачивается сознание. Расширяются зрачки, появляется экзофтальм. Сердечный ритм замедляется, пульс напряжен. На ЭКГ видны признаки, характерные для острой коронарной недостаточности. Наблюдается тризм жевательной мускулатуры. Отмечается алый цвет видимых слизистых оболочек и кожи. Дыхание становится стерторозным (короткий вдох, длительный выдох), позже — апноэтическим.
C у д о р о ж н а я с т а д и я протекает на фоне тонических и тетанических судорог (ригидность затылочных мышц, тетанус). Сознание полностью утрачивается. Дыхание аритмичное, редкое, затрудненное, отсутствует во время судорог. Пульс еще более урежается. На ЭКГ иногда регистрируется атриовентрикулярная блокада. Артериальное давление повышено. Отчетливый мидриаз и экзофтальм. Приступы судорог чередуются с кратковременным периодом ремиссии, вслед за которой наступает рецидив интоксикации.
П а р а л и т и ч е с к а я с т а д и я характеризуется тем, что судороги ослабевают, тонус мышц снижается, наступают состояние глубокой комы, арефлексия, непроизвольная дефекация и мочеиспускание; дыхание редкое, поверхностное, аритмичное, прерывистое, временами типа Чейна — Стокса. Пульс учащается, аритмичен, артериальное давление резко падает. Смерть наступает от остановки дыхания, сердце останавливается спустя 7—10 мин.
Развитие отравлений в большинстве случаев идет бурными темпами, и отграничить отдельные стадии невозможно. Тем не менее в некоторых случаях время, в течение которого пострадавший находится в бессознательном состоянии с полной потерей рефлексов, расстройством дыхания, может исчисляться часами. Обычно же летальный исход, особенно при отравлении парами синильной кислоты, наступает в течение нескольких минут, реже десятков минут после попадания яда в организм. В прогностическом отношении неблагоприятным считается раннее развитие мидриаза, экзофтальма, быстрый переход от первоначальной тахикардии к брадикардии.
При благоприятном течении интоксикации судорожный период может длиться, часами, после чего симптомы отравления ослабевают. В это время отмечаются: в крови — нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, эозинопения; в моче — белок и цилиндры; на ЭКГ — сглаженность и инверсия зубца Т, смещение от изолинии интервала ST. У выживших после тяжелого отравления наблюдается медленная реконвалесценция, при этом чем тяжелее отравление и чем позже начато лечение, тем более вероятны глубокие и стойкие изменения в отдаленном периоде интоксикации. Часто наблюдаются выраженные функциональные и глубокие структурные нарушения в нервной системе, лежащие в основе синдрома постинтоксикационной токсической энцефалопатии (головные боли, головокружение, резкое снижение умственной работоспособности, нарушение сна, полиневриты, парезы, параличи и т.п.); достаточно многообразны нарушения со стороны сердечно-сосудистой системы. Тяжелые поражения зачастую осложняются пневмонией. Вообще следует считать, что после тяжелых отравлений синильной кислотой полное выздоровление без нежелательных последствий принципиально невозможно.
Особенности поражения хлорцианом
62. Хлорциан вызывает нарушения тканевого дыхания аналогично действию синильной кислоты. В отличие от последней он обладает раздражающим действием на слизистые оболочки глаз и дыхательных путей. Поэтому в начальных стадиях поражений отмечают слезотечение, выраженную ринорею, резкий кашель, нарушение дыхания. В случае высоких концентраций развивается типичная для цианидов клиника поражения с вероятным летальным исходом. В других случаях через несколько часов после начала действия хлорциана может развиться токсический отек легких с присущими ему симптомами (кашель с обильной пенистой мокротой, обилие влажных хрипов в легких, тяжелая гипоксия и цианоз, сердечно-сосу-дистая недостаточность).
63. Для поражения хлорцианом характерно: внезапность появления симптомов поражения, последовательность развития и быстротечность клинической картины, запах горького миндаля в выдыхаемом воздухе, алая окраска кожных покровов, слизистых, широкие зрачки и экзофтальм. Для подтверждения диагноза имеет значение то обстоятельство, что кожа и слизистые оболочки сохраняют розовую окраску несмотря на наличие судорог. Необходимо проводить дифференциальный диагноз с отравлениями другими отравляющими веществами, и токсическими соединениями (нервно-паралитическими ОВ, азотистым ипритом, оксидом углерода, нитрогазами и др.).
При посмертной диагностике у пораженных цианидами отмечаются алый цвет трупных пятен, расширенные зрачки, экзофтальм, запах горького миндаля от внутренних органов и головного мозга, полнокровие печени и селезенки, мелкоточечные кровоизлияния под плеврой, эндокардам, эпикардом, инъекцирование сосудов, отечность мозговых оболочек; в коре головного мозга — симметрично расположенные мелкие кровоизлияния и гнезда размягчения. Для дифференциальной диагностики главными критериями являются: запах горького миндаля, красная окраска трупных пятен (при условии, что все пятна имеют алый цвет), алая окраска крови, симметричность кровоизлияний в мозг.
Медицинская помощь и лечение
64. При поражении цианидами основные меры медицинской помощи заключаются в прекращении дальнейшего поступления яда в организм, применении антидотов, а также в восстановлении и поддержании жизненно важных функций. Надевание противогаза надежно защищает от поступления ОВ через дыхательные пути.
Бурное течение интоксикации, возможность быстрого наступления смертельного исхода требуют экстренных мер по оказанию помощи пострадавшим. Принятая в настоящее время схема лечения включает как бы два этапа: первый — связывание цианида путем образования метгемоглобина (MetHb), и второй — обезвреживание ци-ркулирующего в крови яда. Основные направления комплексной антидотной терапии: временное связывание свободной синильной кислоты и освобождение блокированной цитохромоксидазы с помощью метгемоглобина (метгемогобинообразователей); обезвреживание синильной кислоты путем превращения ее в нетоксичную роданистую (при помощи тиосульфат натрия, унитиола, глютатиона); окисления до безвредной циановой (при помощи метиленовой сини, кислорода); образования неядовитых продуктов соединения цианидов с альдегидами и кетонами (при помощи глюкозы); комплексообразования (при помощи комплексонов, содержащих кобальт — Со-ЭДТА). Особенности механизма действия препаратов определяют методику (последовательность) применения антидотов цианидов: оказание медицинской помощи начинают с применения быстродействующих метгемоглобинообразователей, в том числе и табельных, затем вводят медленнодействующие соединения — тиосульфат натрия, хромосмон, растворы глюкозы, аскорбиновой кислоты, солей кобальта. Все лечебные мероприятия проводятся обязательно в сочетании с ингаляциями кислорода.
Специфические противоядия (антидоты) при отравлении цианидами различаются по механизму действия. Летучие нитриты (амилнитрит, пропилнитрит) являются метгемоглобинообразователями. Они быстро превращают гемоглобин крови в метгемоглобин, трехвалентное железо которого немедленно вступает в соединение с ядом. Временный характер этой связи требует последующего применения других антидотов, образующих прочные нетоксичные соединения. Рекомендуется ингаляция амилнитрита, при необходимости — повторно.Передозировка таит опасность развития нитратного коллапса.
Тиосульфат натрия относится к препаратам, содержащим серу, соединяясь с которой в организме синильная кислота образует нетоксичные роданистые соединения. Рекомендуется доза 20—50 мл 30% раствора натрия тиосульфата внутривенно, при рецидиве — повторно в той же дозе.
Глюкоза образует с цианидами нетоксичные циангидрины. Применяют по 20—40 мл 25% раствора внутривенно, при рецидивах — повторно.
Метиленовый синий, являясь акцептором водорода, стимулирует анаэробный путь тканевого дыхания и способствует окислению свободной синильной кислоты до циановой. Применяют 20—50 мл 1% раствора внутривенно, при необходимости — повторно в половинной дозе. Побочные действия (гемолиз, анемия) возможны при передозировке.
Препарат «антициан» сочетает в себе различные механизмы действия. Рекомендуемая доза 3,5 мг на 1 кг массы тела человека (1 мл 20% раствора на 60 кг) внутримышечно, внутривенно — 2,5 мг на 1 кг массы тела человека (0,75 мл 20% раствора); повторное введение — при тяжелых интоксикациях.
При лечении острых отравлений цианидами применяется введение аскорбиновой кислоты (внутривенно по 5—10 мл 5% раствора) в расчете на то, что ее дегидроформа, будучи сильным акцептором водорода, способствует его соединению с молекулярным кислородом с образованием перекиси водорода (Н2О2), которая вытесняет CN- из соединения с цитохромоксидазой; кислород, освобождающийся из H2O2 по мере деблокирования каталазы (каталаза как железосодержащий фермент блокируется в ходе интоксикации цианидами), используется в дальнейшем в процессах тканевого дыхания.
Дальнейшее лечение пострадавших определяется особенностями развития клинической картины отравления и наличием осложнений. Чаще всего это мероприятия, направленные на восстановление дыхания и сердечной деятельности. При нарушениях дыхания и потере сознания прежде, всего проводится искусственная вентиляция легких. В полевых условиях это может оказаться одной из главных мер оказания неотложной помощи. Параллельно с ИВЛ широко применяются ингаляции кислорода.
Симптоматическая терапия предусматривает ликвидацию судорожного синдрома и нарушений кровообращения (острая сердечная и сосудистая, недостаточность, нарушения ритма сердца и т.п.), мероприятия по детоксикации организма.
Все перечисленное является необходимым комплексом по оказанию неотложных мероприятий первой врачебной и квалифицированной медицинской помощи. Квалифицированная медицинская помощь, кроме того, включает отсроченные мероприятия, к которым относятся: введение антибиотиков, сульфаниламидных препаратов, витаминов, десенсибилизирующих средств, трансфузионных жидкостей.
Дальнейшее лечение направлено на устранение остаточных явлений (парезы, параличи), терапию осложнений (пневмонии, миокардиодистрофии). С этой целью назначаются оксигенотерапия, симптоматическое лечение. Проводятся дезинтоксикационная терапия (глюкоза с витаминами, натрия тиосульфат), десенсибилизирующее лечение, профилактика и лечение пневмоний (антибиотики, сульфаниламиды и др.).
Медицинская сортировка и объем помощи на этапах медицинской эвакуации
65. Примедицинской сортировке выделяют две группы пораженных цианидами:
пораженных, нуждающихся в неотложной медицинской помощи (судорожный синдром, коматозное состояние, острая дыхательная недостаточность);
пораженных с явными признаками интоксикации, находящихся в удовлетворительном состоянии(в связи с тем, что у них могут возникнуть рецидивы интоксикации, они подлежат непрерывному медицинскому наблюдению в течение 24 ч.).
66. Основными принципамиоказания неотложной помощи при острых поражениях цианидами на этапах медицинской эвакуации являются: максимальное приближение медицинской помощи к очагу поражений; осуществление реанимационных мероприятий уже на ранних этапах медицинской эвакуации; лечение в ВПТГ лиц с тяжелой и средней степенями поражений после выведения их из состояния нетранспортабельности на МПП, в отдельном медицинском батальоне.
При этом основополагающим в системе лечебных мероприятий является быстрое прекращение дальнейшего поступления яда в организм, создание таких условий, чтобы уже в первые минуты можно было применить антидоты и осуществить длительную ИВЛ. Эвакуация возможна только после восстановления нормального дыхания и возвращения сознания. Пораженные в судорожной стадии, в коме, при резких нарушениях дыхания нетранспортабельны. При эвакуации предусматривается повторное введение антидотов.
Первая помощь включает следующие мероприятия:
надевание противогаза;
введение антидота (для этого необходимо раздавить ампулу с амилнитритом и заложить ее в подмасочное пространство на выдохе или ввести внутримышечно 1 мл антициана);
вынос (вывоз) пострадавшего из зараженной зоны;
проведение вне зоны заражения после снятия противогаза искусственной вентиляции легких при остановке дыхания.
67. Доврачебная помощь предусматривает проведение следующих мероприятиях:
повторное применение антидота (1 мл 20% раствора антициана внутримышечно или ингаляция амилнитрита);
при резком нарушении или остановке дыхания проведение ИВЛ с помощью S-образной трубки или портативного аппарата (АДР-2, ДП-10);
по показаниям — внутримышечное введение 1—2 мл кордиамина.
68.Неотложные мероприятияпервой врачебной помощи включают:
антидотную терапию (введение 1 мл 20% раствора антициана внутримышечно — при необходимости; через 15 — 20 мин внутривенное введение хромосмона с 30% раствором натрия тиосульфата по 20 мл внутривенно); хромосмон — 1% раствор метиленового синего в 25% растворе глюкозы;
при острой дыхательной недостаточности — освобождение полости рта и носоглотки от слизи, введение 2—4 мл 1,5% раствора этимизола внутримышечно, ИВЛ с помощью ручного аппарата; оксигенотерапия;
при явлениях острой сосудистой недостаточности — введение аналептиков (1—2 мл кордиамина внутримышечно), вазопрессорных средств (1 мл 1% раствора мезатона внутримышечно).
Отсроченные мероприятия первой врачебной помощи:
при резкой брадикардии — введение 1 мл 0,1% раствора атропина сульфата;
при тяжелых поражениях — профилактическое назначение антибиотиков.
69. Квалифицированная медицинская помощь заключается в проведении следующих мероприятий:
неотложные мероприятия:
проведение антидотной терапии по показаниям;
при расстройстве дыхания — введение аналептиков (2—4 мл этимизола), ингаляция кислорода, а при остановке дыхания — интубация трахеи, переход на управляемое дыхание;
при угрозе развития пневмонии (тяжелая степень поражения)– антибиотики и сульфаниламиды в обычных дозах;
отсроченные мероприятия:
дезинтоксикационная терапия (5% раствор глюкозы или изотонический раствор натрия хлорида по 500 мл);
введение витаминов (аскорбиновой кислоты, тиамина внутримышечно или внутривенно);
профилактическое назначение антибиотиков при поражениях средней тяжести.
Подлежат дальнейшей эвакуации (по назначению):
в военный полевой терапевтический госпиталь (ВПТГ) — перенесшие тяжелое поражение цианидами, а также при наличии соматических заболеваний;
в военный полевой неврологический госпиталь (ВПНГ) — пораженные при наличии неврологических осложнений и последствий;
в ВПГЛР — пораженные средней степени тяжести с явлениями постинтоксикационной астении.
Нетранспортабельными являются пораженные в коматозном и судорожном состоянии; лица с легкой степенью интоксикации остаются в отдельном медицинском батальоне.
70. На этапеспециализированной медицинской помощи в первые дни поступления пораженных проводятся мероприятия интенсивной терапии и реанимации:
при острой дыхательной недостаточности — интубация трахеи, аспирация слизи, искусственная вентиляция легких с помощью автоматических дыхательных аппаратов в сочетании с ингаляцией 40% кислородо-воздушной смеси;
при терминальных нарушениях ритма — непрямой массаж сердца; ИВЛ, электрическая дефибрилляция сердца; после восстановления ритма — внутривенное капельное введение 200—300 мл 5% раствора натрия гидрокарбоната, антиаритмических средств (5 мл 10% раствора новокаинамида, поляризующей смеси по 1 л 10% раствора глюкозы с 20 ЕД инсулина и 3 г калия хлорида);
нормализация кислотно-основного состояния (200 мл 5% раствора натрия гидрокарбоната внутривенно под контролем рН крови или реакции мочи).
В последующем проводится комплексное лечение, направленное на нормализацию нарушенных функций, улучшение мозгового кровообращения, профилактику и лечение осложнений (пневмонии, миокардиодистрофии, астеновегетативного синдрома); восстановление бое- и трудоспособности.
1.5. Отравляющие Вещества УДУШАЮЩЕГО ДЕЙСТВИЯ
Основные представители. Общая характеристика
71. К отравляющим веществам удушающего действия относятся вещества, вызывающие при ингаляционном воздействии поражения органов дыхания. Основными представителями группы удушающих веществ являютсяфосген и дифосген.
Удушающим эффектом обладают большинство опасных химических веществ (ОХВ) местного действия — галогены, оксиды азота и серы; аммиак, хлорпикрин и другие химические соединения, вероятность контакта с которыми велика в боевой обстановке и при промышленных авариях в мирное время.
Опасные химические вещества удушающего действия сильно раздражают слизистые верхних дыхательных путей и глаз в момент контакта. Это сопровождается быстрым (1—4 ч) развитием воспалительных, при тяжелой интоксикации — некротических изменений в дыхательных путях и паренхиме легких. Поэтому данные ОХВ относятся к удушающим веществам быстрого действия.
При поражении фосгеном (дифосгеном) раздражение слизистых оболочек верхних дыхательных путей и глаз выражено слабо, с момента воздействия до развития отека легких проходит 6—24 ч. Эти соединения относятся к веществам медленного действия.
 Cl Cl
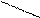 О═С
Cl . О═С
Cl .
|
72. Фосген — дихлорангидрид угольной кислоты (шифр в армии США — CG):
При нормальных условиях – бесцветный газ с запахом гнилых фруктов; температура кипения 8,2 °С, замерзания минус 118 °С. Летучесть при температуре 20 °С 6,37 г/л, в полевых условиях концентрация фосгена в воздухе не превышает 1 г/л. Растворимость в воде низкая (0,9%), хорошо растворим в органических растворителях, хлорпикрине, иприте, кислотных дымообразователях — четыреххлористых кремнии, олове, титане. Газообразный фосген в 3,5 раза тяжелее воздуха. Стойкость очага фосгена — до 30 мин летом, до 3 ч зимой.
Дифосген — трихлорметиловый эфир хлоругольной кислоты (шифр в армии США — DP):
 OCCl3
О ═ С OCCl3
О ═ С
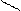 Cl . Cl .
|
При нормальных условиях – бесцветная жидкость с запахом гнилых фруктов; температура кипения 128 °С, замерзания минус 57 °С, в воде растворяется хуже фосгена. Растворимость в органических растворителях, иприте и кислотных дымообразователях аналогична таковой у фосгена. Летучесть при температуре 20 °С равна 0,12 г/л. Газообразный дифосген в 6,9 раза тяжелее воздуха. Стойкость очага летом до 30 мин, зимой — до 10—12 ч.
Пары фосгена и дифосгена хорошо адсорбируются обмундированием, поэтому в замкнутых помещениях возможно создание поражающих концентраций. Для дегазации зараженного фосгеном (дифосгеном) воздуха в закрытых объемах применяется разбрызгивание аммиачной воды (25% раствор аммиака)
73. Хлорпикрин (трихлорнитрометан):
CCl3 — NO2 ,
бесцветная жидкость с острым запахом; удельный вес при температуре 0 °С — 1,69, температура кипения 113 °C, температура замерзания минус 37 °С, летучесть при температуре 20 °С — 290 мг/л.
74. Токсичность фосгена и дифосгена достаточно высокая при их применении в виде паров. Смертельная доза LCt50=3,2 г•мин/л.
75. При тяжелых отравлениях веществами удушающего действия развивается отек легких, характеризующийся проникновением жидкой части крови и белков в альвеолы, снижением диффузионной способности легких для кислорода, развитием гипоксичеcкой, а затем тканевой и циркуляторной гипоксии.
По мере нарастания отека легких снижается объем циркулирующей крови (ОЦК), увеличивается ее вязкость, развиваются микротромбозы сосудов и дальнейшее углубление гипоксии. Поддержанию начавшегося отека легких и дальнейшему формированию острой дыхательной недостаточности способствует утрата (повреждение) сурфактанта и нарастающая альвеолярная гиповентиляция при обильном пенообразовании, что, в свою очередь, вызывает дополнительную вазоконстрикцию легочных сосудов. Течение токсического отека легких на этом этапе идет по принципу самоорганизующейся системы («порочный круг»), что сопровождается более быстрым нарастанием гипоксии, несостоятельностью гемодинамики, дальнейшим нарушением микроциркуляции, секвестрацией крови, генерализованным расстройством метаболизма.
Гипоксия при отеке легких наблюдается в двух клинических формах – «синяя» форма без значительного падения артериального давления и «серая» форма, для которой характерно развитие коллапса, снижение сократительной способности сердца.
76. Механизм и скорость развития токсического отека легких различаются в зависимости от особенностей токсического действия удушающих веществ. При отравлении веществами с выраженным прижигающим действием (галогены, оксиды азота и серы; неорганические кислоты) наибольшие повреждения происходят в месте непосредственного контакта вещества с тканью (бронхиолярный и альвеолярный эпителий). Повреждение капилляров легких невелико. Деструкция, а затем частичная десквамация эпителия альвеол сопровождаются значительным увеличением его проницаемости. Отечная жидкость, проникая в альвеолы из интерстициального пространства, практически не содержит форменных элементов крови. Концентрация белка в ней низкая.
Скорость развития токсического отека легких высока, но течение и исход его, как правило, благоприятны, так как клетки кровеносных капилляров повреждаются незначительно.
В механизме токсического действия фосгена и дифосгена ведущим моментом является необратимая денатурация белков и других макромолекул. Вследствие этого снижаются жизнеспособность эпителия альвеол и скорость инактивации клетками эндотелия кровеносных капилляров вазоактивных веществ, находящихся в легочном кровотоке (серотонин, норадреналин, ангиотензин, брадикинин и др.). Возрастание концентрации вазоактивных веществ в крови приводит к повышению давления в сосудах легких и усилению транссудации жидкости и белков из капилляров в интерстициальное пространство. В начальный период этот процесс компенсируется возрастанием лимфооттока. В дальнейшем происходит механическая обтурация лимфатических капилляров и увеличение объема интерстициального пространства. Это явление называется интерстициальной фазой отека легких и клинически соответствует скрытому периоду. При значительном накоплении жидкость проникает через поврежденный эпителий в альвеолы, что диагностируется как отек легких (альвеолярная фаза отека). По составу и концентрации белков отечная жидкость близка к плазме крови и содержит значительное количество форменных элементов крови. Наличие длительного скрытого периода при поражении фосгеном и дифосгеном обусловлено большими резервными возможностями лимфатической системы легких. Однако течение и исход отека в данном случае менее благоприятны, чем при поражениях веществами быстрого действия, так как в патологический процесс вовлечены все клеточные компоненты аэрогематического барьера.
Клиническая картина
77. В клиническом течении тяжелых поражений удушающими ОВ выделяют несколько стадий: начальную (рефлекторную), скрытых явлений (мнимого благополучия), отека легких, разрешения отека и отдаленных последствий.
Н а ч а л ь н а я с т а д и я проявляется в момент контакта с ОВ и характеризуется неприятным вкусом во рту, раздражением слизистых оболочек дыхательных путей и конъюнктив глаз, чувством стеснения в груди, кашлем, тошнотой, иногда рвотой. Дыхание вначале урежается, но затем становится частым и поверхностным. Выраженность этой стадии зависит от вида и концентрации токсического агента в воздухе. Она максимальна при ингаляции веществ, обладающих сильными раздражающими и прижигающими свойствами, когда может произойти рефлекторная остановка дыхания.
После выхода пострадавшего из зараженной зоны или надевания противогаза явления раздражения дыхательных путей и глаз уменьшаются в течение 10—15 мин или исчезают полностью. Начинается стадия с к р ы т ы х я в л е н и й. Эта стадия при отравлениях фосгеном продолжается 4—6 ч, но в зависимости от тяжести поражений, физической активности пострадавшего может укорачиваться до 2 ч или удлиняться до 20—24 ч. Самочувствие пораженного, как правило, удовлетворительное, жалоб нет. Иногда курильщики испытывают отвращение к табаку. Однако при обследовании выявляются признаки развивающегося отека легких: учащение дыхания и урежение пульса, понижение максимального артериального давления, низкое стояние диафрагмы, уменьшение подвижности нижней границы легких при вдохе, гемодилюция (уменьшение числа эритроцитов и количества гемоглобина). По мере нарастания патологического процесса стадия мнимого благополучия переходит в следующую — о т е к а л е г к и х.
В этот период заметно ухудшается самочувствие пораженного, появляются одышка, кашель с отделением мокроты. Дыхание учащается, нарастает цианоз. Над легкими притупленно-тимпани-ческий перкуторный звук, ослабление дыхания, в нижнезадних отделах появляются мелкопузырчатые хрипы. По мере прогрессирования отека их число увеличивается. Они выслушиваются по всей поверхности легких, появляются средне- и крупнопузырчатые хрипы. Усиливается кашель, возрастает отделение серозной пенистой мокроты (до 1—1,5 л в сутки), иногда окрашенной в розовый цвет. К концу первых суток лицо и кисти становятся резко синюшными, губы, кончики ушей и ногтевые ложа — багрово-синего цвета. Пульс учащен, удовлетворительного наполнения. Артериальное давление снижается до 95/60 мм. рт.ст. Тоны сердца приглушены. Акцент II тона на легочной артерии. Температура тела повышается до 38—39 °С, диурез снижен. В моче обнаруживают следы белка, иногда гиалиновые и зернистые цилиндры, единичные эритроциты. На высоте отека легких отмечается сгущение крови (гемоглобин – до 166–200 г/л, эритроциты – до 6–7•1012, замедление СОЭ), нейтрофильный лейкоцитоз (до 15–20•109/л), лимфоцитопения, анэозинофилия. Развивается артериальная и венозная гипоксемия, гиперкапния и метаболический ацидоз. Описанное состояние пораженного в стадии отека легких носит название «синей гипоксии». Дальнейшее ухудшение состояния связано с развитием острой сосудистой недостаточности. Лицо больного приобретает пепельно-серый оттенок, видимые слизистые — грязно-землистого цвета. Кожа покрыта холодным потом, артериальное давление снижается до 50 мм рт. ст., пульс становится частым, нитевидным, сознание утрачивается. Гипоксия нарастает, возникает гипокапния. Данное состояние описывают как «серую гипоксию». Она может закончиться летальным исходом, а при своевременно начатой интенсивной терапии — переведена в состояние «синей гипоксии», при которой вероятность благоприятного исхода возрастает.
Максимальные проявления отека легких или бронхиолита наблюдаются к концу первых суток и сохраняются в течение 24 ч. Если больной не погибает, то процесс переходит в следующую стадию.
В с т а д и и р а з р е ш е н и я о т е к а, длящейся 4 — 6 сут, состояние больного постепенно улучшается на фоне обратного развития патологических проявлений. Однако в эти сроки возникают различные осложнения. Отсутствие положительной динамики на третьи — пятые сутки болезни, ухудшение состояния с новым подъемом температуры тела, сохраняющийся лейкоцитоз указывают на развитие наиболее частого осложнения — пневмонии.
На 4—11-е сутки может развиться острая левожелудочковая недостаточность как проявление острой дистрофии миокарда. Значительно реже в связи с повышением свертываемости крови могут быть тромбозы сосудов (брыжейки, тазового сплетения, нижних конечностей, мозга, легких, сетчатки) и тромбоэмболии.
С т а д и я о т д а л е н н ы х п о с л е д с т в и й охватывает несколько лет после поражения удушающими ОВ. Среди последствий преобладает легочная патология: хронические катаральные и слизисто-гнойные бронхиты, эмфизема легких, пневмосклероз, что приводит к снижению жизненной емкости легких; реже встречаются абсцесс легкого и бронхоэктазы; возможны случаи бронхиальной астмы. Наблюдаются длительные функциональные расстройства кровообращения, снижающие трудоспособность пострадавших.
78. Выделяют легкую, среднюю и тяжелую формы поражений фосгеном и дифосгеном.
79. Прилегкой форме поражения скрытый период продолжается не менее 8 ч. Признаки поражения: небольшая одышка, чувство стеснения в груди, кашель, головокружение, тошнота, общая слабость, небольшое слюнотечение, насморк, нерезко выраженная гиперемия слизистой оболочки зева и гортани; в легких возможны единичные сухие хрипы. Пульс правильного ритма, умеренно учащенный. Заболевание длится 3—4 дня.
80. Присредней форме поражения скрытый период продолжается 3—5 ч. Начальные симптомы более выражены: одышка, резко усиливающаяся при небольшом физическом напряжении, цианоз слизистых оболочек, учащенный пульс, пониженное артериальное давление. В легких выслушивается значительное количество хрипов; при перкуссии обнаруживаются участки притупленно-тимпанического звука. Развивается сравнительно благоприятно протекающий отек легких. Имеются явления умеренно или слабо выраженного сгущения крови, повышается температура тела. Через 48 ч отечная жидкость начинает рассасываться, а при отсутствии инфекции наступает полное выздоровление. Из осложнений могут быть: бронхопневмония, плевропневмония, тромбозы и эмфизема легких. К возможным последствиям относятся: хроническая эмфизема, хронический бронхит, бронхоэктазы и пневмосклероз.
81. Притяжелой форме поражения скрытый период непродолжителен (1—3 ч). Быстро развивается тяжелая одышка, резкая слабость, появляется боль в подложечной области, тошнота, рвота, наступает затемнение сознания. Развивается отек легких. Имеется выраженное сгущение крови. Резко повышается ее вязкость и свертываемость. Отек быстро достигает максимального развития в период от 12 до 24 ч.
В результате отека легких резко нарушается газообмен. При асфиксии «синего» типа содержание кислорода в крови понижено, содержание углекислоты повышено. Пульс замедлен, напряжен. Артериальное давление в пределах нормы или повышено. Видимые слизистые оболочки и кожные покровы резко цианотичны, с багровым оттенком. Сильная одышка.
«Синий» тип асфиксии иногда может внезапно смениться «серым» (сосудистый коллапс).
При асфиксии «серого» типа наблюдаются значительный дефицит кислорода в крови и резкое нарушение функций сердечно-сосудистой системы, протекающее по типу коллапса. Содержание углекислоты в крови пониженное. Центральная нервная система, в том числе и дыхательный центр, в состоянии депрессии. Пульс частый и малый (нитевидный). Артериальное давление резко понижено. Поверхностные вены и капилляры слабо наполнены кровью при одновременном переполнении сосудов в органах брюшной полости. Серо-пепельная с цианозом окраска кожи придает больному характерный вид. Температура тела понижена (гипотермия).
Смерть в большинстве случаев наступает в первые 48 ч; в более поздний период она обычно обусловлена бронхопневмонией.
82. При воздействии очень высокой концентрации фосгена или дифосгена поражение может протекать чрезвычайно быстро. Не исключена возможность смертельного исхода в течение нескольких минут без достаточного развития явлений отека легких.
83. К особенностям поражения хлорпикрином относятся:
выраженная рефлекторная реакция вследствие раздражающего действия на слизистые органов дыхания и глаз, в дальнейшем развитие кератоконъюнктивита или кератита;
непродолжительный скрытый период;
интенсивное поражение дыхательных путей — средних и мелких бронхов; отек легких протекает на фоне бронхита;
развитие метгемоглобинемии, усугубляющей гипоксию и приводящей к снижению артериального давления;
развитие токсической нефропатии;
поражение кожи (эритематозный, буллезный дерматит) при попадании капель хлорпикрина или длительном действии паров на влажную кожу.
84. При поражении хлором наблюдаются:
резкие симптомы раздражения дыхательных путей, вплоть до развития рефлекторного апноэ;
относительно короткий скрытый период;
интенсивное поражение слизистых дыхательных путей и конъюнктив глаз с быстрым развитием кератоконъюнктивита и некротических изменений в дыхательных путях;
значительная эмфизематизация легких в скрытый период отека.
При больших концентрациях хлора происходит химический ожог органов дыхания и пострадавший погибает до развития отека легких.
Патологическая анатомия
85. При летальном исходе в стадии отека легких характерны серо-землистый оттенок кожных покровов, пенистая жидкость в полости рта и носа. При вскрытии легкие не спадаются, увеличены в объеме, их масса достигает 2 – 2,5 кг, поверхность их пестрая (чередование участков эмфиземы, отека, ателектазов), на разрезе – обильная пенистая жидкость, трахея и бронхи переполнены отечной жидкостью. Прослеживаются мелкоточечные кровоизлияния под плеврой, эпикардом, застойное полнокровие печени, селезенки, почек. При микроскопии легких альвеолы заполнены жидкостью, растянуты межальвеолярные перегородки, экссудат переполняет периваскулярное пространство.
Диагностика и прогноз
86. Диагностика развившегося отека легких значительных сложностей не вызывает вследствие выраженности симптомов этого состояния. Наиболее трудна ранняя диагностика поражения. Основанием для постановки диагноза отравления фосгеном служат следующие признаки: характерный запах от одежды и волос пораженного (только в первые 1—2 ч), учащение пульса и частоты дыхания при незначительной физической нагрузке, отвращение к табачному дыму, разнонаправленное изменение частоты дыхания и пульса в покое (тахипное на фоне брадикардии), явления раздражения слизистой оболочки дыхательных путей и глаз (при поражении хлором, хлорпикрином).