Патоморфология
В.Г.Лалетин, А.В.Белоногов
РАК ЖЕЛУДКА
Лекция 9
Отдаленные результаты
При хирургическом лечении, среди перенесших радикальные операции, 5-летний срок выживания зависит от многих обстоятельств. Основным является распространенность опухолевого процесса. При размерах опухоли Т1 5 - летняя выживаемость составляет 46,9%, при Т2 – 42,9%, при Т3 – 33,7%, при Т4 – 25%. Наличие метастазов в лимфатические узлы является неблагоприятным фактором и значительно уменьшается срок 5-летней выживаемости. При 3 стадии процесса комбинированное лечение (предоперационная лучевая терапия и операция) позволяет увеличить сроки 5-летней выживаемости с 10,5 до 25,4%.
Длительный исторический период рак желудка (РЖ) в нашей стране занимал первое место среди всех злокачественных новообразований и только с 1985 года на первом месте находится рак легкого. В России, в том числе в Иркутской области, в 2005 году в структуре онкологической заболеваемости РЖ находится на четвертом месте. В РФ ежегодно регистрируется более 45000 заболевших. Около 5% случаев РЖ являются генетически детерминированными. Молодой возраст больного, перстневидно – клеточный рак, два случая РЖ и более у близких родственников – наиболее простые критерии, которые позволяют заподозрить генетическую предрасположенность. Исследования с применением молекулярно - генетических технологий выявили герминальные наследуемые мутации в гене Е – кадгерин/СДН1 в семьях с несколькими случаями РЖ диффузного типа, диагностированного в молодом возрасте. Есть примеры успешного проведения активной хирургической тактики у молодых носителей герминогенной мутации СДН 1 из отягощенных семей. Основная же доля РЖ носит спорадический характер и связана с факторами риска.
К предраковым состояниям относятся:
Хронический гастрит различной этиологии, в том числе аутоиммунный типа А, сопровождающийся пернициозной анемией;
Аденоматозные полипы желудка;
Хронические язвы желудка;
Оперированный желудок;
Болезнь Менетрие.
К предраковым изменениям относят дисплазию (облигатный предрак).
В группу риска развития РЖ следует отнести пациентов, страдающих хеликобактериозом. Лица с высокой степенью риска подлежат лечению и динамическому наблюдению с обязательным проведением гастроскопии не менее чем два раза в год.
Излюбленной локализацией РЖ является антральный отдел (45% всех наблюдений), кардиальный отдел поражается в 15%.
Макроскопическая классификация по Боррману.
· 1 тип – грибовидный или полиповидный,
· 2 тип – язвенный с четко очерченными краями,
· 3 тип – язвенно-инфильтративный,
· 4 тип диффузно-инфильтративный (linitis plastica),
· 5 тип неклассифицируемые опухоли.
Грибовидный и полиповидный рак характеризуется экзофитным отграниченным ростом (Рис.1). Язвенный с четко очерченными краями рассматривается как деструктивная форма полиповидного рака.
Язвенно-инфильтративный рак не имеет четких границ и встречается наиболее часто (60%). Рентгенологически и эндоскопически может походить на обычную хроническую язву.
Диффузный рак характеризуется утолщением всех стенок желудка. Для двух последних форм характерно более злокачественное течение, они чаще дают метастазы и менее благоприятны в прогностическом отношении.


.
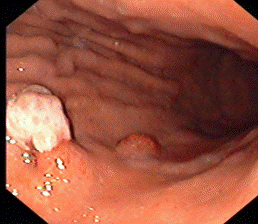
Рис.1 Эндоскопическая и эндосонографическая картина экзофитного рака желудка.

Рис.2. Язвенно-инфильтративный и диффузный рак желудка
Ранним раком считают первичную опухоль категории T1 (инвазия в пределах слизистой и подслизистого слоя), при поражения регионарных л\узлов (рис.3).

Тип 1 – выбухающий, или приподнятый (protruded); соответствует грибовидному или полиповидному раку, выступает над уровнем слизистой оболочки более чем на 0,5 мм, составляет около 13%.
Тип 2 – поверхностный рак (superficial); его, в свою очередь, подразделяют на три подтипа:
Подтип А – слегка выбухающий, бляшковидный (elevated), возвышающийся над слизистой оболочкой менее чем на 0,5 мм, составляет около 16%;
Подтип В – плоский (flat), составляет около 2%;
| |
Рис 3. Типы рака желудка

Тип 3 – подрытый, язвенный (excavated), с деструкцией стенки глубиной более
0,5 мм, встречается примерно в 10% случаев.
По гистологическому строению РЖ отличается большим разнообразием. Это аденокарциномы различной степени злокачественности, недифференцированный рак, плоскоклеточный и неклассифицируемые раки.

Метастазирование и стадии
Японским обществом по изучению рака желудка в 1981 году была разработана классификация регионарных лимфоузлов, поэтапно поражающихся от N1 до N3.
N1 – лимфатические узлы первого порядка
правые паракардиальные, левые паракардиальные, лимфатические узлы малой кривизны,
лимфатические узлы большой кривизны, надпривратниковые, подпривратниковые (1-6).
N2 – лимфатические узлы второго порядка
вдоль левой желудочной артерии (7), вдоль общей печеночной артерии (8), вокруг чревного ствола (9), ворот селезенки (10), вдоль селезеночной артерии (11).
N3 – лимфатические узлы третьего порядка
в печеночно-двенадцатиперстной связке (12), ретропанкреатические (13), в корне брыжейки ободочной кишки (14),
N4 – лимфатические узлы четвертого порядка
по ходу верхней брыжеечной артерии (15) и парааортальные (16).
Гематогенные метастазы могут поражать печень, реже – легкие, надпочечники, кости, подкожную клетчатку. Имплантационные метастазы реализуются после прорастания серозной оболочки желудка в виде карциноматоза брюшины, сопровождающегося асцитом. По току лимфы через грудной лимфатический проток могут поражаться лимфоузлы в левой надключичной области (метастаз Вирхова), он легко доступен пальпации, также как и метастаз в пупок – метастаз сестры Жозеф. У женщин в запущенных случаях могут определяться метастазы рака в яичники – опухоль Крукенберга. Вот почему при выявлении опухолей яичника во всех случаях рекомендуется рентгенологическое и эндоскопическое обследование желудка. В далеко зашедших стадиях могут быть выявлены метастазы РЖ в параректальную клетчатку дна таза – метастаз Шницлера. Иногда они могут вызывать кишечную непроходимость, и тогда потребуется наложение противоестественного заднего прохода. Метастаз Шницлера может быть выявлен при пальцевом исследовании прямой кишки.
Группировка по стадиям в системе TNM (табл.1)
Т – первичная опухоль
Тis – carcinoma in situ
Т1 – опухоль, ограниченная слизистой оболочкой желудка и подслизистым слоем.
Т2 – опухоль инфильтрирует стенку желудка до субсерозной оболочки.
Т3 – опухоль прорастает серозную оболочку без инвазии в соседние органы.
Т4 – Опухоль распространяется на соседние органы.
N – регионарные лимфатические узлы (ЛУ), отмечают после гистологического исследования.
N0 – нет признаков метастатического поражения.
N1 – имеются метастазы в 1-6 регионарных ЛУ.
N2 – имеются метастазы в 7-15 регионарных ЛУ.
N1 – имеются метастазы более чем в 15 регионарных ЛУ.
Nx – недостаточно данных для оценки ЛУ.
М – отдаленные метастазы.
М0 – нет признаков отдаленных метастазов.
М1 – имеются клинические, рентгенологические или операционные данные о наличии отдаленных метастазов, включая лимфоузлы, кроме регионарных