Регионарная анестезия
Блокада седалищного нервапозволяет достичь анестезии области голени. Существует два способа выполнения этой блокады. Технически более простым является задний доступ (по Войно-Ясенецкому).
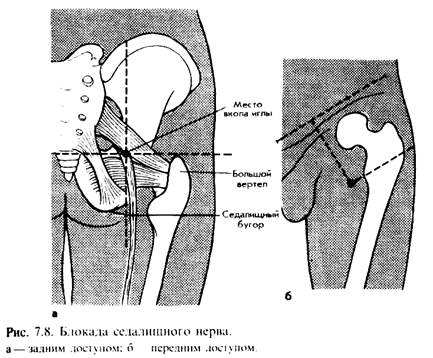
В положении больного на животе до упора в седалищный бугор вводят иглу в точке пересечения горизонтальной линии, проходящей через вершину большого вертела, с вертикальной линией, касательной к наружному краю седалищного бугра (рис.7.8, а). Затем иглу подтягивают на 0,5 см и вводят 40 мл 1% раствора новокаина. Полная блокада наступает через 25-30 мин. В то же время при наличии у пациента множественных тяжелых повреждений не всегда безопасно перекладывание его на живот. В таких случаях можно использовать передний доступ, позволяющий проводить блокаду в положении на спине. Игла вводится в точке пересечения линии, проведенной через вершину большого вертела параллельно паховой складке, с перпендикуляром, восстановленным из границы средней и медиальной трети линии, соединяющей переднюю верхнюю ость подвздошной кости и лобковый бугорок (рис.7.8, б).
Иглу проводят до контакта с бедренной костью, затем, изменив направление иглы, проходят медиальнее на глубину около 5 см. Для исключения попадания в сосуд анестетик вводится после проведения аспирационных проб (подтягивания поршня шприца).
Блокада седалищного нерва не позволяет добиться полноценного обезболивания области стопы или бедра. При необходимости обеспечить анестезию этих зон необходимо дополнить ее другими видами блокад. Так, в случае множественных повреждений нижней конечности целесообразно сочетать эту блокаду с блокадой бедренного нерва.
 Блокада бедренного нервапозволяет достичь обезболивания средних и дистальных отделов бедра.
Блокада бедренного нервапозволяет достичь обезболивания средних и дистальных отделов бедра.
В положении на спине иглу проводят перпендикулярно коже бедра под паховой складкой на 0,5-1 см кнаружи от пульсирующей бедренной артерии. Ощутив прохождение широкой фасции бедра, вводят после аспирационной пробы 30 мл 1% раствора новокаина на глубину 3-4 см (рис.7.9).
Эта блокада не позволяет добиться надежной анестезии передней поверхности бедра и мышц этой области. Для обезболивания указанных отделов необходимо дополнительно произвести блокаду латерального кожного нерва бедраиз точки, расположенной на 2 см ниже и медиальнее передней верхней ости подвздошной кости (20-25 мл 0,5 % раствора новокаина на глубину 4-5 см).
 Следует помнить, что для достижения полноценного обезболивания нижней конечности необходимо сочетать все три перечисленные блокады (седалищного, бедренного нервов и латерального кожного нерва бедра).
Следует помнить, что для достижения полноценного обезболивания нижней конечности необходимо сочетать все три перечисленные блокады (седалищного, бедренного нервов и латерального кожного нерва бедра).
Существует также ряд методик, позволяющих осуществлять блокаду локтевого, лучевого, срединного, запирательного, икроножного, большеберцовогои других нервов. Однако показания к применению этих блокад, как правило, ограничиваются узким кругом небольших плановых операций или задачами снятия болевых синдромов при госпитальном лечении. При массовом поступлении пострадавших с тяжелыми повреждениями применение таких блокад не оправдано, так как, требуя затрат времени, они позволяют добиться анестезии лишь на ограниченном участке.
Блокада плечевого сплетенияпозволяет добиться полноценной анестезии дистальнее верхней трети плеча, однако применима и при ранениях или повреждениях в верхней трети. Ее выполнение показано также при обширных ожогах, синдроме длительного сдавления. Чаще всего эту блокаду производят из надключичного доступа (по Куленкампфу).
Положение больного на спине с поперечным валиком на уровне лопаток; голова повернута в противоположную от инъекции сторону. Иглу проводят на 1 см выше середины ключицы, кнаружи от пульсирующей артерии (обязательно пропальпировать перед введением иглы!) спереди назад и вниз под углом 60° к фронтальной плоскости (рис. 7.10, а) до упора в I ребро. Затем, скользя по верхнему краю I ребра, доходят иглой до ветвей плечевого сплетения, что сопровождается появлением стреляющей боли по ходу всех нервов верхней конечности. Проведя двукратную аспирационную пробу с поворотом иглы на 180°, вводят 30 мл 1 % раствора новокаина или тримекаина. Анестезия наступает через 10-15 мин и сопровождается временным двигательным параличом. При невозможности использовать надключичный доступ, блокаду плечевого сплетения выполняют из подмышечного доступа, что, правда, менее удобно при повреждениях верхней конечности. Плечо отводят под углом 90° и ротируют кнаружи. Пропальпировав подмышечную артерию и обойдя ее, неглубоко (до 3 см) вводят иглу перпендикулярно оси плеча до ощущения «проваливания» в фасциальное влагалище, куда после проведения аспирационных проб и вводят анестетик (рис.7.10, б). При введении иглы из этого доступа следует не добиваться, а, наоборот, избегать парестезии.
Внутривенную регионарную анестезиюне следует путать с внутривенным наркозом, при котором препарат вводится в общий кровоток. Перед началом внутривенной регионарной анестезии желательно приподнять конечность и наложить, начиная с дистальных отделов, эластичный бинт в целях ее обескровливания. Такие действия не сказываются на качестве анестезии, а лишь способствуют укорочению скрытого периода обезболивания.
Проксимальнее места повреждения или предполагаемой операции накладывают кровоостанавливающий жгут или, что предпочтительнее, раздувают пневматическую манжетку до величины, превышающей систолическое давление. Далее снимают эластичный бинт и, пунктируя любую периферическую вену дистальнее наложенного жгута, вводят 500-100 мл 0,25 % раствора новокаина (или другого анестетика) без адреналина. Эффект обезболивания наступает через 10-15 мин. По окончании операции вводят 2 мл раствора кофеина (для предупреждения коллаптоидных реакций) и затем медленно снимают жгут, чтобы предотвратить быстрое всасывание новокаина в общий кровоток. Рекомендуется снимать жгут не ранее чем через 20 мин после последнего введения анестетика. После снятия жгута обезболивающий эффект исчезает через 3-5 мин. Для уменьшения количества вводимого анестетика можно перед введением новокаина наложить второй жгут дистальнее зоны операции, тем самым значительно уменьшив объем тканей, которые должны быть инфильтрированы. Продолжительность проведения анестезии таким способом ограничена временем наложения жгута на конечность и составляет 1,5 ч, что необходимо учитывать при выборе этого метода анестезии для выполнения операции, и делает его малопригодным для целей транспортного обезболивания.
Внутрикостная анестезияотличается от внутривенной по существу лишь способом введения анестетика, который распространяется по венозным и в меньшей степени по артериальным сосудам конечности до наложенного жгута. Показания к этому методу обезболивания, подготовка конечности к анестезии и снятие по завершении операции жгута совершенно аналогичны описанным ранее.

Введение анестетика производится в губчатое вещество кости: после предварительного местного обезболивания мягких тканей специальной толстой иглой с мандреном (рис.7.11, а) вращательными движениями вводят иглу в кость. Место ввода иглы должно располагаться поверхностно, находиться в отдалении от места прохождения сосудов и нервов и иметь достаточно тонкое корковое вещество. На верхней конечности таким требованиям соответствуют мыщелки плечевой кости, локтевой отросток, дистальные метаэпифизы костей предплечья; на нижней – мыщелки бедра, бугристость большеберцовой кости, лодыжки, пяточная кость (рис.7.11, б).
Следует учитывать, что введение анестетика в костные образования области коленного и локтевого суставов приводит к регионарной анестезии на дистальных участках конечностей, а введение обезболивающего раствора в кости области голеностопного и лучезапястного суставов, а также стопы и кисти позволяет достичь прямой анестезии всей конечности в проксимальном направлении до наложенного жгута.
При введении начальных доз анестетика в кость ощущается выраженная болезненность, для быстрейшей ликвидации которой рекомендуется вначале медленное введение концентрированного раствора анестетика (3-5 мл 2% раствора новокаина), после чего наступает местная анестезия, и дальнейшее введение препарата (100-150 мл 0,25% раствора новокаина) уже не ощущается пациентом. Наступление регионарной анестезии через 10-15 мин сопровождается появлением белых сливных пятен на коже. После завершения внутрикостного введения препарата иглу обычно оставляют в кости (возможны повторные введения анестетика) и удаляют лишь по окончании операции.
Спинномозговая анестезия(синонимы: субарахноидальная, субдуральная, спинальная анестезия) заключается во введении местных анестетиков в спинномозговой канал.
Учитывая опасность инфекционных осложнений, подготовка области пункции и рук врача производится, как при операции. Не рекомендуется, однако, обрабатывать кожу раствором йода, так как попадание его в подпаутинное пространство вызывает арахноидит.
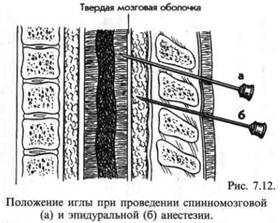 В положении сидя или лежа на боку и максимального сгибания производят спинномозговую пункцию специальной иглой с мандреном (рис.7.12, а). Наиболее безопасным считается уровень пункции, не превышающий LI, так как при этом исключается опасность повреждения пункционной иглой спинного мозга. Чаще всего выбирают для пункции уровень LII-LIII или LIII-LIV. Сначала вводят так называемую тест-дозу (1/8-1/4 общей расчетной дозы анестетика), и через 5 мин при отсутствии побочных реакций всю дозу полностью. Анестезия наступает с уровня того сегмента, в область которого введен анестетик. Следует помнить, что при введении анестетика выше уровня XII грудного позвонка может наступить нарушение деятельности дыхательного и сосудодвигательного центров.
В положении сидя или лежа на боку и максимального сгибания производят спинномозговую пункцию специальной иглой с мандреном (рис.7.12, а). Наиболее безопасным считается уровень пункции, не превышающий LI, так как при этом исключается опасность повреждения пункционной иглой спинного мозга. Чаще всего выбирают для пункции уровень LII-LIII или LIII-LIV. Сначала вводят так называемую тест-дозу (1/8-1/4 общей расчетной дозы анестетика), и через 5 мин при отсутствии побочных реакций всю дозу полностью. Анестезия наступает с уровня того сегмента, в область которого введен анестетик. Следует помнить, что при введении анестетика выше уровня XII грудного позвонка может наступить нарушение деятельности дыхательного и сосудодвигательного центров.
При прохождении иглой связочного аппарата позвоночника ощущается сопротивление плотных тканей, которое внезапно исчезает после прокола наружного листка твердой мозговой оболочки. Далее, после извлечения мандрена, иглу продвигают на 2—3 мм вперед, прокалывая внутренний листок твердой мозговой оболочки; после этого из павильона иглы по каплям начинает поступать спинномозговая жидкость. В подпаутинное пространство медленно вводят раствор анестетика (новокаин, тримекаин, дикаин, совкаин). При наступлении анестезии сначала исчезает болевая чувствительность, затем снижаются температурная, тактильная и проприоцептивная. Восстанавливается позже всех температурная чувствительность, что необходимо учитывать в послеоперационном периоде во избежание ожогов от грелок.
Существенной особенностью спинномозговой анестезии, резко ограничивающей ее применение при оказании неотложной помощи пострадавшим с тяжелыми травмами, является выраженный гипотензивный эффект со снижением венозного возврата в сердце вследствие преганглионарной блокады симпатических волокон, проходящих в передних корешках спинного мозга.
Такой побочный эффект спинномозговой анестезии отмечается тем чаще, чем выше был выбран уровень введения анестетика. Таким образом, для проведения этого вида анестезии необходимо наличие у пациента стабильной гемодинамики и отсутствие дефицита ОЦК, чем обусловлен ряд противопоказаний к спинномозговой анестезии: травматический и геморрагический шок, коллапс, гипоксия, гиповолемия (т.е. те нарушения, которые чаще всего и встречаются у пострадавших с тяжелыми повреждениями).
Эпидуральная (перидуральная) анестезиязаключается во введении анестетика в эпидуральное пространство, расположенное между внутренним листком твердой мозговой оболочки и стенкой позвоночного канала, выстланной ее наружным листком (рис.7.12, б).
Положение больного и техника пункции аналогичны таковым при спинномозговой анестезии с той существенной разницей, что внутренний листок твердой мозговой оболочки не прокалывается, и, следовательно, цереброспинальная жидкость (ликвор) из павильона иглы поступать не должна. Учитывая опасность перфорации внутреннего листка твердой мозговой оболочки иглой, для введения анестетика в эпидуральное пространство чаще всего устанавливают через пункционную иглу специальный катетер, что позволяет также осуществлять дробное введение препарата, пролонгируя обезболивание. В качестве анестетика для эпидуральной анестезии наиболее безопасным и достаточно эффективным является тримекаин, использование которого возможно в виде 2-2,5 % раствора (25-30 мл) без опасности развития токсических побочных реакций. Возможно также использование длительной (более суток) управляемой эпидуральной анестезии, например при множественных двусторонних переломах ребер она является наиболее эффективной.
Уровень анестезии зависит от места введения анестетика (табл. 7.4).

При низком (до уровня LI) введении анестетика не встречается таких осложнений, как гипотензия, коллапс, дыхательная недостаточность, свойственных спинномозговой анестезии, хотя при повышении уровня введения эти осложнения возможны. Такие относительные противопоказания к наркозу, как, например, экстренная операция без подготовки, сердечно-легочная недостаточность, деформация верхних дыхательных путей, не могут служить препятствием для эпидуральной анестезии.
В то же время выполнение спинномозговой и особенно эпидуральной анестезии требует некоторого времени, и при большом потоке пострадавших для анестезиологического обеспечения экстренных операций следует предпочесть эндотрахеальный наркоз.