Лекция № 27. Общая морфология инфекционного процесса.
Общая морфология инфекционного процесса. Патоморфоз инфекционных болезней. Вирусные инфекции: грипп, корь. Вирусная геморрагическая лихорадка с почечным синдромом (геморрагический нефрозо-нефрит). ВИЧ-инфекция.
1. Общая клинико-морфологическая характеристика инфекционного процесса.
Инфекционный процесс - различные варианты взаимодействия микробов и макроорганизма, проявляющиеся в соответствующих клинико-морфологических симптомах и разнообразных изменениях лабораторных и иммунологи-
ческих показателей.
Виды взаимодействия микробов и макроорганизма: симбиоз (взаимополезное сосуществование), комменсализм (отсутствие видимых влияний друг на друга), паразитизм (развитие клинических форм заболеваний). Пути распространения возбудителей в организме: контактный (по прямому продолжению), чрезликворный, лимфогенный, гематогенный (в т.ч. трансплацентарный), интраканаликулярный, периневральный.
Формы протекания инфекционных заболеваний: бессимптомное носительство, стертые абортивные формы (у привитых), локализованные формы, генерализованные (септические) формы; острые, подострые, хронические, медленные (ВИЧ-инфекция, рассеянный склероз) и латентные инфекции.
Постулаты Коха: 1) микробы должны постоянно обнаруживаться в очагах поражений при данном инфекционном заболевании у человека; 2) микробы должны быть выделены в чистой культуре на искусственной питательной среде; 3) введение этих микробов должно вызывать у экспериментальных животных аналогичное заболевание; 4) микробы должны выделяться из очагов поражений у экспериментальных животных.
Общая патоморфология инфекционных заболеваний.
1) Наличие входных ворот и первичного инфекционного очага с развитием в нем воспалительной реакции разной степени выраженности (первичный аффект), образование первичного инфекционного комплекса (первичный инфекционный очаг, лимфангит, лимфаденит).
2) Общие морфологические изменения: кожные высыпания, васкулиты, гиперплазия кроветворной ткани, дистрофические и воспалительные изменения внутренних органов.
3) Развитие иммуноморфологических процессов: гиперплазия лимфоузлов (лимфаденит), селезенки, миндалин, лимфоидного аппарата кишечника, гиперплазия кроветворной ткани в костном мозге. При этом в лимфоидных фолликулах появляются реактивные центры, накапливаются антителообразующие плазматические клетки, активизируется макрофагальный аппарат, при некоторых инфекциях образуются гранулемы специфического строения. Могут развиваться иммунопатологические реакции, в первую очень иммунокомплексные поражения сосудов микроциркуляторного русла, образуются аутоантитела.
4) Кроме иммунной системы при инфекционных процессах активируется и эндокринная система со стимуляцией гипоталамо-гипофизарно-надпочечниковой системы. Эта активация носит неспецифический характер и лежит в основе развития общего адаптационного синдрома, способствующего перестройке организма при инфекционном процессе.
2. Патоморфоз инфекционных болезней.
Патоморфоз - стойкое изменение клинико-морфологической картины заболеваний, в том числе инфекционных заболеваний. Биологический патоморфоз инфекционных заболеваний: появление в природе новых мутантных штаммов возбудителей или периодическая смена уже известных штаммов. Ярчайшими примерами этого процесса служат широкое распространение в природе и в первую очередь среди человеческой популяции вируса иммунодефицита человека и прионов (болезнь Крейтцфельда-Якоба, куру, коровье бешенство, скрепи у овец).
Терапевтический патоморфоз инфекционных заболеваний: появление и широкое распространение лекарственно устойчивых штаммов микробов, учащение хронических форм инфекций и отсюда преобладание в патоморфологической картине инфекционных болезней процессов склероза и атрофии над тяжелыми деструктивными изменениями, учащение аллергических реакций. Естественным антагонистом вирусов являются эндосимбионтные бактерии, которые выделяют РНК- и ДНК-азы, растворяющие нуклеиновые кислоты вирионов. Исчезновение (или угнетение) нормальных эндосимбионтных бактерий под воздействием антибиотиков привело к тому, что человек лишился своих естественных противовирусных "защитников". При этом вирусы получили возможность персистировать в организме человека, перейдя в ранг медленных вирусных инфекций. Одним из примеров этого, как считают, является пандемия ВИЧ-инфекции.
Особенности патоморфологических изменений при вирусных инфекциях. Все вирусы являются внутриклеточными паразитами, это в значительной мере и определяет особенности патоморфологической картины вирусных инфекций. Большинство вирусов оказывает цитопатический эффект, при этом в клетках обнаруживают специфические вирусные включения (напр., тельца Бабеша-Негри при бешенстве, тельца Пашена и Гварниери - при оспе). Воспалительный процесс может протекать с выраженным альтеративным компонентом (напр., вирусные гепатиты) или с образованием серозного и геморрагического экссудата. Гнойное воспаление не развивается (нет активации нейтрофилов и макрофагов; если все же гнойное воспаление развивается по ходу вирусной инфекции, то это означает присоединение вторичной бактериальной флоры). Воспаление может также принимать вид продуктивного воспаления с интенсивным размножением эпителиальных клеток (бородавки, остроконечные полипы и кондилломы, пролиферация бронхиального эпителия при РС-инфекции с обструкцией мелоких бронхов). Для многих инфекций характерна гигантоклеточная трансформация пораженных клеток (корь, аденовирусная и РС-инфекция). Все вирусы обладают иммунодепрессивными свойствами (кроме вируса инфекционного мононуклеоза): поражают макрофаги, лимфоциты. Интегрируясь с клеточной ДНК, вирусы способны вызывать канцерогенный эффект.
ГРИПП.
Возбудителем является РНК-вирус трех основных сероваров (А,В,С), имеющий выраженную способность к мутациям и обладающий выраженным тропизмом в эпителию верхних дыхательных путей и эндотелию сосудов. Кроме человека гриппом болеют коровы, лошади, свинью, птицы. Пути проникновения - слизистая ВДП и конъюнктива глаз. Основным патогенным эффектом вируса гриппа является цитопатическое и вазопаралитическое действие, что сопровождается в тяжелых случаях заболевания выраженной интоксикацией.
Клинико-анатомические формы гриппа: легкая, средней тяжести и тяжелая. Тяжелая форма обычно возникает у маленьких детей и пожилых, при иммунодефицитах, при сочетании гриппа А2 с аденовирусами и РС-вирусами. При легкой форме воспалительный процесс ограничивается поражением слизистой носа, гортани, трахеи и главных бронхов. При гриппе средней тяжести поражение распространяется до мелких бронхов, бронхиол и альвеол, где развивается серозно-геморрагическое воспаление. Тяжелая форма гриппа характеризуется выраженной общей интоксикацией, в легких развивается сливная серозно-геморрагическая пневмония с токсическим геморрагическим отеком и образованием гиалиновых мембран (респираторный дистресс-синдром). В 1918-1920 гг 500 млн жителей планеты переболели гриппом - "испанкой", 20 млн из которых погибли. Тяжелое течение гриппа и его распространение в виде пандемии были обусловлены недавно прошедшей первой мировой войной. Причиной смерти явился токсический геморрагический отек легких. У части больных с тяжелым гриппом в качестве осложнения развиваются тяжелые вторичные бактериальные бронхопневмонии с язвенно-некротическими поражениями гортани и трахеи. Их причиной является вторичный иммунодефицит, обусловленный цитопатическим действием вируса на макрофаги. Как следствие интоксикации и тяжелых генерализованных расстройств кровообращения возможно развитие гриппозного энцефалита, серозного менингита. У детей отмечаются распространенные петехиальные кровоизлияния в слизистые оболочки и кожные покровы, у них же возможен отек гортани с асфиксией (ложный круп). В половине случаев гриппа у пожилых людей смерть наступает от острой сердечно-сосудистой недостаточности, в том числе в 25% случаев смерть наступает от инфаркта миокарда, в 20% от отека легких, такой же процент погибает от ТЭЛА.
КОРЬ.
Острое высококонтагиозное вирусное инфекционное заболевание преимущественно детского возраста, характеризующееся катаральным воспалением слизистых верхних дыхательных путей, конъюнктивы глаз и пятнисто-папулезной сыпью кожных покровов. Иммунитет после перенеесенной кори стойкий, пожизненный. Возбудитель кори - РНК-вирус. Проникает в организм воздушно-капельным путем через конъюнктиву глаз и слизистую ВДП. В периоде вирусемии происходит оседание вируса в лимфоидных органах, слизистых оболочках, легких, коже, головном мозге. По прошествии инкубационного периода (несколько дней) на слизистой щек вблизи малых нижних коренных зубов появляются белесоватые пятна Филатова-Коплика (коревая энантема). На следующие сутки развивается сливающаяся пятнисто-папулезная сыпь на коже туловища. У привитых детей корь протекает легко. У ослабленных и непривитых детей корь протекает с явлениями выраженной интоксикации. При этом в легких развивается интерстициальная коревая гигантоклеточная пневмония, в головном мозге может развиться коревой энцефалит. Если корь не осложняется присоединением вторичной инфекции, то заболевание как правило заканчивается выздоровлением. Однако ввиду выраженных иммунодепрессивных свойств вируса (поражаются не только макрофаги, но и лимфоциты) имеется высокая опасность развития вторичных бактериальных осложнений - посткоревые пневмонии, обострение туберкулеза, влажная гангрена мягких тканей щек (нома).
ВИРУСНАЯ ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ
(ГЕМОРРАГИЧЕСКИЙ НЕФРОЗО-НЕФРИТ).
Синонимы: дальневосточная геморрагическая лихорадка, ярославская геморрагическая лихорадка, уральская геморрагическая лихорадка, тульская лихорадка. Является НЕКОНТАГИОЗНОЙ формой геморрагических лихорадок, т.е. не передается от человека человеку.
Возбудитель - недавно выделенный фильтрующийся вирус из семейства хантавирусов. Наиболее тяжелые формы заболевания вызываются вирусами Хантаан и Доброва, более легкие - вирусами Пуумала, Сеул. Инфекция является типичным зооантропонозом и передается полевыми мышами с их испражнениями. Заболеваемость характеризуется отчетливой сезонностью - осень, когда полевые мыши начинают прибиваться к человеческому жилью.
Болезнь начинается остро с появлением лихорадки, головной боли, болей в поясничной области, гиперемии лица и видимых слизистых, тромбоцитопении, гематурии. Характерна необильная петехиальная сыпь на коже; возможны носовые кровотечения. В классическом течении ГПЛС выделяют 5 фаз - лихорадки, гипотензии, олигурии, полиурии и реконвалесценции. Смерть больных может наступать в первые сутки от гипотензии и шока или через несколько дней в безлихорадочном периоде от острой почечной недостаточности. Летальность 3-20%. Основные патоморфологические изменения отмечаются в почках, где наблюдается картина тубуло-интерстициального геморрагического нефрита. Макроскопически почки значительно увеличены в размерах, кора малокровна с геморрагическим крапом, бросаются в глаза резко полнокровные пирамиды мозгового вещества. На поверхности чашечек и лоханок пятнистые кровоизлияния. Гистологически в почках отмечается полнокровие и стазы в сосудах пирамид. В просвете канальцев многочисленные гиалиновые цилиндры, что приводит к расширению канальцев из-за накапливающейся в них мочи. В межуточной ткани мозгового вещества имеются инфильтраты из лимфоцитов, гистиоцитов и плазматических клеток. У выживших в почках развивается нефросклероз.
ВИЧ-ИНФЕКЦИЯ.
1. ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ.
Первые сведения о данном заболевании стали появляться в начале 80-годов. Описывался иммунодефицит, который поражал наркоманов и гомоексуалистов. Вирусная этиология заболевания была доказана французскими исследователями - Галло и Монтанье. Инфекция вызывается двумя штаммами РНК-вируса: ВИЧ-1 и ВИЧ-2. ВИЧ-1 является главным возбудителем в Северной Америке, Европе и Центральной Африке. ВИЧ-2 вызывает заболевание в основном в Западной Африке. ВИЧ-инфекция в России начала распространяться быстрыми темпами только с 1996 г, и это связано с лавинообразным увеличением инъекционных наркоманов. Поскольку средняя продолжительность течения ВИЧ-инфекции до тех стадий, когда начинают развиваться вторичные инфекции, составляет 1-4 года, то именно через этот отрезок времени и следует ожидать резкого увеличения инфекционной патологии среди населения, особенно туберкулеза. Среди всех ВИЧ-инфицированных в России количество наркоманов составляет 70-90%. По прогнозам, в следующем тысячелетии общее количество инфицированных ВИЧ будет составлять около 5 млн чел. Во Франции каждый 14-й человек инфицирован ВИЧ (7%).
2. ПАТОГЕНЕЗ.
Вирус передается трансплацентарно, через инъекции, через сперму и женское молоко. Здоровые носители ВИЧ-инфекции могут быть источниками инфицирования лишь в 10-20% случаев. Проникновение вируса облегчается сопутствующими венерическими заболеваниями. Развитие СПИДа также связано с наличием разнообразных предшествующих ослаблений иммунной системы: хронические заболевания, наркомания, генетическая слабость иммунного ответа. Возможная роль кровососущих насекомых и паразитов в распространении ВИЧ пока не доказана.
Факторы патогенности ВИЧ.
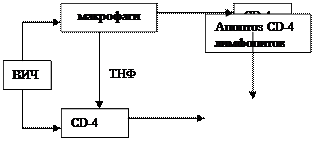
Проникнув в организм, вирус избирательно поражает СД-4+ клетки (Т-хелперы), в меньшей степени макрофаги, моноциты, нейроны, глиальные клетки. Результатом этого является развитие тяжелого иммунодефицита, преимущественно по клеточному типу, связано с тем, что интенсивность гибели CD-4 клеток под действием вируса превышает их новообразование в лимфоидной ткани. При этом количество Т-хелперов в крови прогрессивно уменьшается и соотношение Тх/Тс снижается до 0,2-0,5 (в норме 1,9-2,4). Непосредственным механизмом разрушения Т-хелперов вирусом является апоптоз, который стимулируется специфическим мембранным белком вируса р120. Важно отметить, что апоптозу подвергаются не только инфицированные вирусом Т-хелперы, то и стерильные Т-хелперы (схема 1). Отсюда следует, что одним из путей патогенетической терапии ВИЧ-инфекции является поиск средств, блокирующих апоптоз клеток на каком-то из его этапов.
Схема 1.
|
 |
Ответные реакции иммунной системы на ВИЧ.
1) Основной механизм резистентности при ВИЧ-инфекции – цитотоксические лимфоциты (ЦТЛ). У людей, которые инфицированы ВИЧ, но не имеют на протяжении многих лет клинических проявлений заболевания, активность этих ЦТЛ очень высокая. Основным антигеном, против которого направлено действие ЦТЛ, является белок р120, который участвует в рецепторной адгезии вируса к поверхности CD-4 клеток. Разные люди по разному чувствительны к ВИЧ: есть относительно высоко резистентные, а есть весьма чувствительны. У последних инкубационный период очень короткий,и заболевание бурно прогрессирует. Высокорезистентные к ВИЧ лица на протяжении многих лет могут находиться в состоянии латентной инфекции. При этом инактивация вируса обеспечивается высокой активностью цитотоксических Т-киллеров.
3. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ СТАДИИ ВИЧ-ИНФЕКЦИИ. ПАТОЛОГОАНАТОМИЧЕСКАЯ
ДИАГНОСТИКА СПИДа.
Клинико-морфологические стадии заболевания:
1. Инкубационный период.
2. Упорная генерализованная лимфаденопатия.
3. ПреСПИД
4. СПИД
1. Инкубационный период - его продолжительность очень вариабельна (от нескольких недель до 10-15 лет) и кроме состояния иммунитета зависит от путей проникновения в организм вируса. Хотя этот период обычно протекает асимптоматически, иногда могут быть лихорадка и непродолжительное увеличение лимфоузлов. Диагностика заболевания в этот период возможна лишь путем определения в крови специфического вирусного антигена или антител.
2. Упорная генерализованная лимфаденопатия - увеличение лимфоузлов связано с неспецифической стимуляцией В-клеточного звена иммунитета. Микроскопическое исследование лимфоузлов выявляет при этом увеличение лимфоидных фолликулов и реактивных центров. В эту стадию клеточного опустошения лимфоузлов ещё нет. Этот период может продолжаться до 3-5 лет.
3. ПреСПИД - развивается в результате умеренного иммунодефицита. Клинически характеризуется лихорадкой, лимфаденопатией,поносом и умеренной потерей веса. Больные становятся чувствительными к острым вирусным инфекциям, отмечается, в частности, повторный опоясывающий лишай, характерны гнойно-воспалительные процессы. Этот период может продолжаться несколько лет.
4. СПИД - установлено, что примерно 25-30% инфицированных людей заболевают СПИДом в течение ближайших 5-7 лет. Этот период протекает не более 2 лет. В лимфоузлах развивается выраженное клеточное опустошение.
Появляются участки гиперваскуляризации вплоть до картины саркомы Капоши. Обнаруживается большое количество плазматических клеток с тельцами Русселя. В ряде случаев развиваются злокачественные лимфомы.
Тяжёлая иммунодепрессия обусловливает быстрое присоединение различных оппортунистических СПИД-ассоциированных инфекций: простейшие - Pneumocysta Carinii, генерализованный токсоплазмоз; вирусы - генерализованная цитомегаловирусная инфекция, герпетические вирусы; бактерии - Mycobacterium avium, кандиды, криптококки, аспергиллы. Кроме СПИД-ассоциированных инфекций выделяют СПИД-индикаторные болезни: пневмоцистная пневмония, повторный опоясывающий лишай, генерализованные грибковые инфекции, генерализованная саркома Капоши, лимфомы лимфоузлов шеи (особ. затылочной области), лимфомы головного мозга.
В зависимости от преимущественного органного поражения выделяют 4 основных клинико-анатомических варианта СПИДа:
1) Лёгочный (у 80% больных);
2) Мозговой;
3) Желудочно-кишечный;
4) Лихорадка неясной этиологии.
1) ПОРАЖЕНИЕ ЛЁГКИХ.
Интерстициальные пневмонии, связанные с пневмоцистами, токсоплазмами, цитомегаловирусами, бактериями, легионеллами, туберкулёзными бациллами (в том числе и птичьего типа - в 62-87% случаев), грибами (кандиды, кокцидии, гистоплазмы, бластомицеты). Характерен легочный фиброз, в альвеолах многочисленные альвеолярные макрофаги, могут наблюдаться гигантские многоядерные клетки, отек и гиалиновые мембраны. При туберкулезном поражении специфические гранулёмы развиваются редко. Пневмоцистная пневмония выявляется у 85% больных СПИДом, морфологически для нее характерно наличие пенистого фибринозного экссудата в альвеолах, полностью исключающего газообмен.
2) ПОРАЖЕНИЕ ЦНС
Поражение головного мозга при ВИЧ-инфекции связано как самим вирусом, так и со вторичной инфекцией - криптококки, токсоплазмы, цитомегаловирусы.
Морфологически обнаруживается распад миелина в белом веществе головного мозга, его спонгиоизация, множественные мелкие очаги субкортикального некроза, диффузный астроглиоз, периваскулярная инфильтрация макрофагами и гигантскими многоядерными клетками. Возможны микроабсцессы, геморрагические инфаркты. Выраженные повреждения нейронов в ядрах ретикулярной формации, базальных ганглиях, обширные поля выпадения
нейронов в коре, потеря клеток Пуркинье в мозжечке. Тяжёлые морфологические изменения головного мозга обусловливают клиническую картину ВИЧ-энцефалопатии с деменцией и социальной самоизоляцией. Одним из характерных для поражения ЦНС при СПИДе являются первичные лимфомы головного мозга.
3) ПОРАЖЕНИЯ ЖКТ
Поражение ЖКТ при ВИЧ-инфекции связано с бурным развитием в нем вторичной инфекции. Возможно развитие кандидоза, туберкулеза, шигеллёза, сальмонеллёза (нередко в септической форме), цитомегаловирусной инфекции. Больные СПИДом часто ввиду этого являются источниками внутрибольничных инфекций. Одной из причин легкого развития оппортунистических инфекций ЖКТ является резкое снижение количества IgA-синтезирующих плазматических клеток в слизистой кишечника. Морфологически обнаруживается атрофия слизистой кишечника с синдромом вторичной мальабсорбции. Находят эрозии, глубокие, часто перфорирующие язвы. Туберкулёзное поражение ЖКТ протекает атипично, без характерного гранулематоза, в виде неспецифического изъязвления. В результате микробной агрессии и упорных поносов развивается кахексия. Весьма часто ЖКТ поражается злокачественными лимфомами, включая полость рта и анальную область. Этиологически злокачественные лимфомы
связывают с вирусом Эпштейна-Барра.
4) ПОРАЖЕНИЯ КОЖИ
В первую очередь надо отметить высокую частоту саркомы Капоши (вариант ангиосаркомы). Установлено, что в её развитии непосредственную роль играет сам ВИЧ, который с помощью специфического белка ТАТ вирус стимулирует пролиферацию фибробластов и ангиогенез, с чем, в частности, связано развитие саркомы Капоши.
Саркома Капоши при ВИЧ-инфекции отличается от обычной саркомы Капоши у пожилых тем, что чаще встречается у молодых лиц, очаги поражения локализуются не обязательно на коже голеней, имеют мелкие размеры и красный, а не фиолетовый цвет. Другой особенностью саркомы Капоши при СПИДе является то, что она поражает не только кожу, но и внутренние органы, в том числе ЖКТ (в последнем случае прогноз крайне неблагоприятный).
ВИЧ-ИНФЕКЦИЯ (более подробно).
1. ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ.
Первые сведения о данном заболевании стали появляться в начале 80-годов. Описывался иммунодефицит, который поражал наркоманов и гомосексуалистов. Вирусная этиология заболевания была доказана французскими исследователями - Галло и Монтанье. ВИЧ-инфекция в России начала распространяться быстрыми темпами только с 1996 г, и это связано с лавинообразным увеличением инъекционных наркоманов. Поскольку средняя продолжительность течения ВИЧ-инфекции до тех стадий, когда начинают развиваться вторичные инфекции, составляет 1-4 года, то именно через этот отрезок времени и следует ожидать резкого увеличения инфекционной патологии среди населения, особенно туберкулеза. Среди всех ВИЧ-инфицированных в России количество наркоманов составляет 70-90%. По прогнозам, в следующем тысячелетии общее количество инфицированных ВИЧ будет составлять около 5 млн чел. Во Франции каждый 14-й человек инфицирован ВИЧ (7%).
ВИЧ-инфекция относится к классу медленных вирусных инфекций человека и способен длительное время персистировать в организме человека. Инфекция вызывается двумя штаммами РНК-вируса: ВИЧ-1 и ВИЧ-2. ВИЧ-1 является главным возбудителем в Северной Америке, Европе и Центральной Африке. ВИЧ-2 вызывает заболевание в основном в Западной Африке. РНК вируса состоит всего лишь из 9 генов, однако вирус наделён очень высокой способностью к мутациям. Ввиду этого антигенные свойства возбудителя могут меняться в течение заболевания у одного больного. Недавно обнаружен мутантный HIV, который размножается в организме человека, но не поражает Т-хелперы. Учёные возлагают на него надежды по созданию вакцинного штамма HIV.
2. ПАТОГЕНЕЗ.
Вирус передается трансплацентарно, через инъекции, через сперму и женское молоко. Здоровые носители ВИЧ-инфекции могут быть источниками инфицирования лишь в 10-20% случаев. Проникновение вируса облегчается сопутствующими венерическими заболеваниями. Развитие СПИДа также связано с наличием разнообразных предшестваующих ослаблений иммунной системы: хронические заболевания, наркомания, генетическая слабость иммунного ответа. Возможная роль кровососущих насекомых и паразитов в распространении ВИЧ пока не доказана.
Проникнув в организм, вирус специфически поражает СД-4+ клетки (Т-хелперы), в меньшей степени макрофаги, моноциты, нейроны, глиальные клетки. Прикрепление вируса к поверхности клеток существляется с помощью специального поверхностного белка р120 ("фьюзин"). При заболевании соотношение Тх/Тс снижается до 0,2-0,5 (в норме 1,9-2,4).
Факторы патогенности ВИЧ.
ВИЧ обладает высокой мутабельностью, в силу чего его антигенные характеристики меняются у одного и того же больного в течение инфекционного процесса. Это создаёт большие трудности в создании эффективной противовирусной вакцины. ВИЧ активирует с помощью своего белка ТАТ (трансактиватор транскрипции РНК) размножение фибробластов и ангиогенез. В результате развивается саркома Капоши, которая при СПИДе является очень агрессивной и поражает не только кожу, но и внутренние органы. У людей, подверженных действию ВИЧ, интенсивность гибели CD-4 клеток под действием вируса превышает их новообразование в лимфоидной ткани, так что количество Т-хелперов в крови прогрессивно уменьшается. Одним из механизмов повреждающего действия ВИЧ на лимфоциты является стимуляция их апоптоза вирусным белком р120, который для этого связывается с Т95-рецепторами CD-4 лимфоцитов. Помимо этого механизма активация апоптоза CD-4 лимфоцитов-хелперов может осуществляться опосредовано через инфицирование макрофагов. Последние при этом выделяют фактор некроза опухолей (TНФ),который и вызывает апоптоз лимфоцитов. Важно отметить то, что ВИЧ содержится лишь в небольшом количестве Т-хелперов (в 1 клетке на тысячу). Однако апоптотическая гибель наблюдается и неинфицированных Т-хелперов, так как они могут адсорбировать на себе вирусные белки-антигены gp120 и ТАТ. Эти же антигены и активируют апоптоз лимфоцимтов, хотя они фактически и не инфицированы живым вирусом. Отсюда следует, что одним из путей патогенетической терапии ВИЧ-инфекции является поиск средств, блокирующих апоптоз клеток на каком-то из его этапов.
Ответные реакции иммунной системы на ВИЧ.
1) Основной механизм резистентности - цитотоксические лимфоциты (ЦТЛ). У людей, которые инфицированы ВИЧ, но не имеют на протяжении многих лет клинических проявлений заболевания, активность этих ЦТЛ очень высокая. Основным антигеном, против которого направлено действие ЦТЛ, является белок р120, который участвует в рецепторной адгезии вируса к поверхности CD-4 клеток. Разные люди по разному чувствительны к ВИЧ: есть относительно высоко резистентные, а есть весьма чувствительны. У последних инкубационный период очень короткий, и заболевание бурно прогрессирует. При этом интенсивность разрушения Т-хелперов значительно отстаёт от скорости их продукции. Одним из механизмов разрушения Т-хелперов при ВИЧ-инфекции является их апоптоз, стимулированный непосредственно вирусным белком р120. Возможен и непрямой апоптоз Т - хелперов, обусловленный макрофагами, пораженными вирусом. При этом макрофаги выделяют "фактор некроза опухоли", который, действуя на Т-хелперы, вызывает их апоптоз (см. схему).
Высокорезистентные к ВИЧ лица на протяжении многих лет могут находиться в состоянии латентной инфекции. При этом инактивация вируса обеспечивается высокой активностью цитотоксических Т-киллеров.
3. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ СТАДИИ ВИЧ-ИНФЕКЦИИ. ПАТОЛОГОАНАТОМИЧЕСКАЯ
ДИАГНОСТИКА СПИДа.
1. Инкубационный период.
2. Упорная генерализованная лимфаденопатия.
3. ПреСПИД
4. СПИД
При ВИЧ-инфекции нет специфических морфологических маркеров, однако характерным является весь комплекс морфологических изменений органов, что с учетом данных серологического исследования, анамнеза и клиники позволяет уверенно диагностировать это заболевание. Однако в отечественной и зарубежной литературе приводятся данные о появлении в клетках, пораженных ВИЧ, специфических ультраструктур – тубулокольцевидных и тубулоретикулярных, наличие которых считается весьма достоверным маркёром СПИДа.
1. Инкубационный период. Его продолжительность очень вариабельна (от нескольких недель до 10-15 лет) и кроме состояния иммунитета зависит от путей проникновения в организм вируса. Хотя этот период обычно протекает асимптоматически, иногда могут быть лихорадка и непродолжительное увеличение лимфоузлов. Диагностика заболевания в этот период возможна лишь путем определения в крови специфического вирусного антигена или антител.
2. Упорная генерализованная лимфаденопатия. Увеличение лимфоузлов связано с неспецифической стимуляцией В-клеточного звена иммунитета. Микроскопическое исследование лимфоузлов выявляет при этом увеличение лимфоидных фолликулов и реактивных центров. В эту стадию клеточного опустошения лимфоузлов ещё нет. Этот период может продолжаться до 3-5 лет.
3. ПреСПИД развивается в результате умеренного иммунодефицита. Клинически характеризуется лихорадкой, лимфоаденопатией, поносом и умеренной потерей веса. Больные становятся чувствительными к острым вирусным инфекциям, отмечается, в частности, повторный опоясывающий лишай, характерны гнойно-воспалительные процессы. Этот период может продолжаться несколько лет.
4. СПИД. Установлено, что примерно 25-30% инфицированных людей заболевают СПИДом в течение ближайших 5-7 лет. Этот период протекает не более 2 лет.
ЛИМФОУЗЛЫ. Выраженное клеточное опустошение лимфоидных органов. В лимфоузлах характерны участки гиперваскуляризации вплоть до картины саркомы Капоши. Обнаруживается большое количество плазматических клеток с тельцами Русселя. Биопсия лимфоузлов показана при подозрении на СПИД, но при отрицательных серологических данных, а также при явном СПИДе для оценки прогноза: если в лимфоузлах картина опустошения, то прогноз очень плохой. В случаях, леченных азидотимидином, в лимфоузлах и селезёнке имеются очаги склероза.
Вообще при ВИЧ-инфекции изменения лимфоузлов подразделяют на 3 типа: IA - выраженная гиперплазия фолликулов; IB - ангиофолликулярная гиперплазия или поражения типа болезни Кастльмена; тип II – поражения типа ангиоиммунобластной лимфаденопатии. Выраженные изменения лимфоидной ткани вызывают развитие тяжёлой иммунодепрессии, которая обусловливает лёгкое присоединение различных оппортунистических инфекций: простейшие -Pneumocysta Carinii, токсоплазмоз; цитомегаловирусная инфекция, герпес; бактерии- Mycobacterium avium, легионеллы, сальмонеллы; грибы - кандиды, криптококки, аспергиллы. Кроме этого характерны злокачественные опухоли (лимфомы, саркома Капоши), кахексия и прогрессирующая деменция.
Вторичные инфекции при СПИДе обычно поражают лёгкие, ЦНС, ЖКТ. Из других органов чаще поражаются печень, почки, сердце, надпочечники, кожа. Соответственно преимущественным органным поражениям выделяют
4 основных клинико-анатомических варианта СПИДа:
1) Лёгочный (у 80% больных)
2) Мозговой
3) Желудочно-кишечный
4) Лихорадка неясной этиологии.
ПОРАЖЕНИЕ ЛЁГКИХ. В начальные периоды болезни в лёгких находят выраженную инфильтрацию альеолярных перегородок лимфоцитами, многие из которых являются Т-супрессорами. Интерстициальные пневмонии связаны с
пневмоцистами, токсоплазмами, цитомегаловирусами, бактериями легионеллами, туберкулёзными бациллами (в том числе и птичьего типа), грибами (кандиды, кокцидии, гистоплазмы, бластомицеты). Характерен легочный фиброз, в альвеолах многочисленные альвеолярные макрофаги, могут наблюдаться гигантские многоядерные клетки, отек и гиалиновые мембраны. Эпителиоидноклеточные гранулёмы (не смотря на инфицирование туберкулёзными бациллами) не характерны. Часть лёгочных изменений может быть связана с непосредственным действием ВИЧ.
Пневмоцистная пневмония выявляется у 85% больных СПИДом. Пневмоцисты в альвеолах можно выявить серебрением по Грокоту или окраской толуидиновым синим. Атипичная микобактериальная инфекция имеется в 62-87%случаев.
ПОРАЖЕНИЕ ЦНС - При внутриутробном поражении ВИЧ масса головного мозга плодов и новорожденных резко снижена, характерна умеренная гидроцефалия. Поражение головного мозга при ВИЧ-инфекции связано как самим вирусом, так и со вторичной инфекцией - криптококки, токсоплазмы, цитомегаловирусы. Развитие абсцессов связано со вторичной инфекцией стрептококками, стафилококками, энтерококками, протеем. Как правило, в таких случаях инфекция имеет септическую форму. Тяжёлые морфологические изменения головного мозга обусловливают клиническую картину ВИЧ-энцефалопатии с деменцией и социальной самоизоляцией. Пневмоцисты в альвеолах можно выявить серебрением по Грокоту или окраской толуидиновым синим. Токсоплазмы в головном мозгу окрашиваются по Гимзе.
ПОРАЖЕНИЕ ЖКТ при ВИЧ может быть обусловлено самим вирусом ВИЧ, а также другими микробами - криптосопридиями, цитомегаловирусами, атипичной микобактериальной инфекцией. Морфологически поражение состоит в атрофии слизистой кишечника с синдромом вторичной малабсорбции. Находят эрозии, глубокие, часто перфорирующие язвы. Иногда цитомегаловирусное поражение кишечника может маскировать болезнь Крона. Туберкулёзная инфекция протекает атипично, без характерного гранулематоза, в виде неспецифического изъязвления. Возможно присоединение кандидоза, шигеллёза, сальмонеллёза (нередко в септической форме). Больные СПИДом часто ввиду этого являются источниками внутрибольничных инфекций. Одной из причин легкого развития оппортунистических инфекций ЖКТ является резкое снижение количества IgA-синтезирующих плазматических клеток в слизистой кишечника. Весьма часто ЖКТ поражается злокачественными лимфомами, включая полость рта и анальную область. Этиологически злокачественные лимфомы связывают с вирусом Эпштейна-Барра.
ПОРАЖЕНИЯ КОЖИ связаны в первую очередь с саркомой Капоши. Установлено, что в её развитии непосредственную роль играет сам ВИЧ, который с помощью специфического белка ТАТ вирус стимулирует пролиферацию фибробластов и ангиогенез, с чем, в частности, связано развитие саркомы Капоши. Есть также данные об участии в развитии саркомы Капоши цитомегаловируса. Саркома Капоши при СПИДе поражает не только кожу, но и внутренние органы, в том числе ЖКТ (в последнем случае прогноз крайне неблагоприятный).
Саркома Капоши при ВИЧ-инфекции отличается от обычной саркомы Капоши у пожилых тем, что чаще встречается у молодых лиц, очаги поражения локализуются необязательно на коже голеней, имеют мелкие размеры и красный, а не фиолетовый цвет. Поначалу они имеют вид небольших пятен и инфильтратов. При СПИДе возможны эритематозные узелки на коже, не связанные с саркомой Капоши. Гистологически они представляют собой очаги ангиоматоза, которые этиологически связаны с возбудителем феллиноза – болезни "кошачьих царапин".
Часто поражаются СКЕЛЕТНЫЕ МЫШЦЫ с некрозом мышечных волокон, мононуклеарной инфильтрацией, фиброзом, иногда - с гранулёмами. Возможны крупноочаговые некротические поражения миокарда, связанные с токсоплазмами.
В ГИПОФИЗЕ И НАДПОЧЕЧНИКАХ могут быть некрозы, связанные с поражением цитомегаловирусами.
5. СОВРЕМЕННАЯ ЛЕЧЕБНАЯ ТАКТИКА ПРИ ВИЧ-ИНФЕКЦИИ.
1) Установлено, что иммунодепрессант циклоспорин является конкурентом вирусному белку р55 по отношению к лимфоцитарному цитоплазматическому рецепторному белку циклофиллину. Имеются данные, что циклоспорин препятствует связыванию ВИЧ с лимфоцитами и тем самым сдерживает репликацию вируса. 2) Подавление вирусной обратной транскриптазы (ОТ) с помощью её нуклеозидного аналога АЗТ (зидовудин) и ламивудина (ненуклеозидный блокатор ОТ). 3) Подавление вирусной протеазы с помощью её искусственного ингибитора "Криксиван" или "Индинавир" ("Merc",USA). У 85% больных, леченных смесью АЗТ, ламивудина и "Криксивана" ,
получен проложительный эффект (нарастание количества в крови Т-хелперов и ЦТЛ).
СПИД У ДЕТЕЙ ПО СЕКЦИОННЫМ МАТЕРИАЛАМ КАЛМЫЦКОЙ АССР.
(Арх.патол.-1990, N 7, с.20-26).
Вспышка СПИДа в г.Элисте и республике была в 1988-89 гг. В противоположность мировой статистике, в Калмыкии имелось значительное ПРЕОБЛАДАНИЕ ДЕТЕЙ среди заболевших. Однако серологически ВИЧ инфекция уверенно диагностировалась лишь в малой части случаев (0,1% всех заболевших из 13000, т.е. всего 13 человек). Морфологически обследовано 144 ребенка, умерших с картиной синдрома вторичного иммунодефицитного состояния (неизвестной этиологии), из них 105 детей калмыцкой национальности (хотя в республике калмыки составляют лишь треть всего населения). Из 144 детей ВИЧ диагностирована серологически только у 6 детей (1-3 года), однако лишь у 1 матери из 6 ВИЧ-инфекция подтверждена. Морфологически выявлена дисплазия тимуса (атрофического типа). Авторы статьи (Г.Г.Васильева, А.В.Цинзерлинг и др.) подвергают большому сомнению этиологическую роль ВИЧ-инфекции в развитии этого СПИДа. Подозревают роль каких-то экологических факторов (интоксикации ?).
Во всем мире среди больных ВИЧ-инфекцией преобладают взрослые, в то время как дети составляют лишь 1,6-2% от общего числа инфицированных. Однако в Ростове и Ростовской области, где 5 лет назад наблюдалась большая вспышка СПАИДа, ситуация иная - имелось значительное преобладание детей - до 90% среди всех инфицированных. Важно, что ни в одном случае ВИЧ-инфекции у детей не была доказана передача вируса трансплацентарно или гемотрансфузионно. В этом отношении ситуация с ВИЧ-инфекцией в Ростовской области напоминала другую знаменитую вспышку "детского СПИДа" в Элисте. Характерным для детского СПИДа являлось поражение головного мозга. Однако детальные морфологические исследования органов умерших детей с применением электронной микроскопии показали, что настоящая ВИЧ-инфекция имелась далеко не во всех случаях, клинически идентифицирлованных как СПИД. Ветеринары, в частности, связывают вспышку "детского СПИДа" не с истинной ВИЧ-инфекцией, а с какой-то зооантропонозной инфекцией (болели овцы, коровы).
6. ПРАВИЛА ВСКРЫТИЯ ТРУПОВ ПРИ ПОДОЗРЕНИИ НА ВИЧ-ИНФЕКЦИЮ.
Персонал патологоанатомических отделений относится к группе самого высокого риска контакта с ВИЧ-инфекцией и возбудителями оппортунистическими инфекциями, часто встречающимися при СПИДе. Из-за прогрессирующего роста заболеваемостью ВИЧ-инфекцией ожидается увеличение патанатомических вскрытий при этой патологии. Вирус устойчив к УФЛ и гамма-излучению; при температуре +56 погибает через 10 мин. Чувствителен к этанолу (25% и выше), 1% глутараральдегиду, 0,5% р-ру гипохлорита натрия.Эффективны также перекись водорода и лизол.
Меры предосторожности: шапочка, марлевая маска, непроницаемые халаты, фартук, очки или прозрачный "щит", закрывающий всё лицо, 2 пары перчаток (перчатки только одноразовые), бахилы (или чехлы на обувь). Используют одноразовую одежду, которую потом сжигают или стирают автоматически при +70 в течение не менее 30-60 мин.
Секционный зал и стол моют 0,5% раствором хлорной извести бумажными тряпками, которые потом сжигают.
Дезинфекция инструментов и мягкого инвентаря в свежей 5% хлорной извести, а также путём автоклавирования. Возможна стерилизация в 1% глютаральдегиде, 40% этаноле. Забор тканей в специальные контейнеры с 10% формалином при непременном соотношении объема фиксируемого материала и формалина 1:10. Материал фиксировать в формалине не менее 15 суток, посуда должна иметь яркую маркировку. С материалом от больных СПИДом нельзя работать людям, больным гриппом, инфекционным мононуклеозом,гепатитом, беременным женщинам. Во время вскрытия не рекомендуется мыть органы водой под напором и пользоваться электропилой. Вскрытие черепа под полиэтиленовой плёнкой. После вскрытия труп помещают в 2 полиэтиленовые мешка. Персонал снимает защитную одежду при выходе из секционного зала, перчатки снимаются в последнюю очередь, обязательно мытьё рук. При порезах нужно обеспечить максимальный отток крови из раны, промыть её проточной водой, затем перекисью водорода и залить йодной настойкой. Риск заражения ВИЧ-инфекцией при вскрытиях имеется, однако он невелик, так как вирус очень чувствителен к дезинфекции и обладает в целом невысокой контагиозностью. Сообщений о заражении прозекторов ВИЧ-инфекцией на 1988 г не было.
Пути проникновения экзогенной инфекции в организм: передачи возбудителей: контактный (в том числе половой), фекально-оральный (кишечные инфекции, полиомиелит), воздушно-капельный (ОРВИ, дифтерия, скарлатина), трансмиссивный (эпидемический сыпной тиф, клещевой энцефалит, малярия), трансплацентарный (внутриутробный вирусный гепатит, внутриутробный сифилис, ВИЧ-инфекция у плода), инъекционный (шприцевые гепатиты, ВИЧ-инфекция), трансовариальный (передача вируса клещевого энцефалита от инфицированной самки клеща в собственные яйцеклетки и в последующем - потомству). Для многих инфекций свойственны множественные пути проникновения в организм (напр., ВИЧ-инфекция, полиомиелит), для некоторых - только один (напр., брюшной тиф, дизентерия).
К общим неспецифическим проявлениям инфекционных болезней следует также отнести повышение температуры тела, лейкоцитоз периферической крови, повышение СОЭ, гипергаммаглобулинемию, появление С-реактивного белка, накопление в крови разнообразных интерлейкинов и медиаторов воспаления, оказывающих общетоксический эффект.
Краткая характеристика парагриппа, аденовирусной и респираторно-синтициальной вирусной инфекции.
Патогенез названных инфекций сходен с таковым у гриппа, вирусы также поражают респираторный эпителий. Вместе с тем имеются и некоторые отличия. При парагриппе пораженный эпителий мелких бронхов и бронхиол начинает пролиферировать с образованием подушкообразных разрастаний и мелких сосочков. При РС-инфекции эпителиальные клетки бронхов и альвеол образуют многоядерные симпласты, при этом возможна обструкция просвета бронхиол ("капиллярные бронхиты" у детей). При аденовирусной инфекции развивается регионарный лимфаденит с припуханием и болезненностью шейных и подчелюстных лимфоузлов; в пораженных эпителиальных
клетках появляются внутриядерные включения с укрупнением и гиперхроматозом ядра. При развитии аденовирусной пневмонии характерен некроз клеток экссудата.