Заболевания надпочечников.
Пучковая зона вырабатывает глюкокортикоиды.
Сетчатая зона – андрогены.
Клубочковая зона – минералокортикоиды.
Мозговой слой – катехоламины (САС).
Симпатоадреналовая система (САС) – 2 звена регуляции:
1. Нейроны ЦНС и гипоталямуса (нервно-проводниковое звено).
2. Симпатические ганглии и волокна (гуморальное звено – выделяется в кровь). Конечный продукт (катехоламины) синтезируется в надпочечниках.
Все аденомы ведут к гиперфункции.
1. Глюкокортикостерома
2. Андростерома
3. Альдостерома
4. Феохромоцитома
Андрогены (конечный продукт – 17-КС):
- Усиливают анаболизм белков
- Регулируют половую функцию
- Репродукция
- Половая дифференцировка
- Дифференциация скелета
Катехоламины (конечный продукт – винилминдальная кислота):
- Оказывают регулирующее влияние на вегетативную систему
- Прессоры сосудов
- Вызывают гиперметаболизм
- Оказывают раздражающее влияние на ростки крови
- Адреналиновая секреция только в мозговом слое
Минералокортикоиды:
- Усиливают синтез ренина
- Регуляция электролитного состава крови
- Регуляция АД
| - Минералокортикоиды (альдостерон) | |
| Недостаток | Избыток |
| Гипотония ¯ Брадикардия ¯ Полиурия ¯ Похудание ¯ Тошнота, рвота ¯ Профузные поносы ¯ Судороги ¯ Частые коллаптоидные состояния ¯ Синдром гипоальдостеронизма | Стойкая артериальная гипертензия ¯ Нарастание массы тела ¯ Полиурия, резистентная к вазопрессину ¯ Жажда ¯ Отсутствие отеков, мышечная слабость, парезы ¯ Синдром гиперальдостеронизма |
Альдостерома – поражение клубочковой зоны надпочечников, сопровождающаяся гиперпродукцией альдостерона.
Ведущий синдром – первичный гиперальдостеронизм (Е. Конн, 1955).
Критерии диагностики:
1. Клинические:
- Полиурия, резистентная к вазопрессину, полидипсия.
- Возраст >45 лет.
- Стойкая артериальная гипертензия, отвечающая на верошпирон и салуретики.
- Нарастающая слабость. Боль в мышцах, судороги, парезы, параличи.
Алгоритм диагностики и лечение артериальной гипертензии, парестезии и мышечной слабости:

Катехоламины:
| Преобладание парасимпатических проявлений ¯ Брадикардия ¯ Гипотония ¯ Гипертонус кишечника ¯ Бронхоспазм ¯ Недостаточность катехоламинов | Преобладание симпатических проявлений ¯ Гиперметаболизм ¯ Приступы сердцебиения ¯ Повышение АД ¯ Приступообразное расширение бронхов ¯ Атония кишечника ¯ Избыток катехоламинов |
Феохромоцитома - гиперплазия хромафинной ткани надпочечников с гиперпродукцией катехоламинов.
Ведущий синдром – гиперпродукция катехоламинов.
Частые атипично расположенные опухоли:
1) Паравертебральные ганглии
2) Парааортальные ганглии
3) Бронхогенный рак легкого
Критерии диагностики:
1. Приступы сердцебиения, сопровождающиеся выраженной вегетативной симптоматикой (тремор, потливость, бледность, тошнота).
2. Частое приступообразное повышение АД с внезапным падением после пароксизма.
3. Гипергликемия, лейкоцитоз, повышение уровня ВМК, адреналина, норадреналина во время криза.
4. УЗИ, КТ, инструментальные исследования – объемный процесс одного из надпочечников или увеличение средостения.
В сомнительных случаях:
А. С низким исходным давлением – диагностика на основе положительной гистаминовой пробы.
Б. С высоким исходным давлением – на основе положительной тропафиновой пробы.
Лечение:
А. В момент криза: только a-адреноблокаторы и нитропруссид натрия (тропофен, фентоламин, регидин).
Б. В межприступном периоде: пироксикам – 0,15 г до 4 таблеток в сутки, чаще утром.
При обнаружении опухоли – только оперативное лечение.
Диагностика феохромоцитомы:
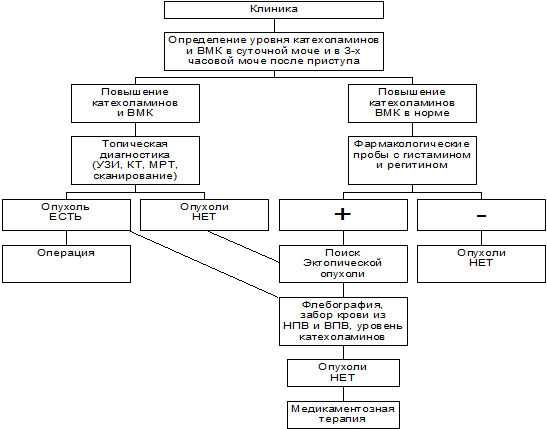
Андрогены:
| Недостаток развития или снижение мышечной массы, особенно у мужчин Импотенция Недостаточный рост волос на лице у мужчин Синдром недостаточности андрогенов | Вирильный синдром: нарушение менструального цикла по типу дисменореи, аменореи, рост волос по мужскому типу Акне на лице и теле Аллопеция волосистой части головы Избыток андрогенов |

Алгоритм диагностики врожденной дисфункции коры надпочечников.
Анамнез: наличие у матери детей умерших в раннем возрасте с клиникой потери ???.
Клиника: гипертрофия и вирилизация клитора, урогенитальный синус, гирсутизм (у женщин), увеличение полового члена у мужчин, раннее закрытие зон роста с низкорослостью, раннее половое оволосенение, маскулинизация фигуры, низкий голос, акне.
Рентгенография кистей: ускорение костного роста.
УЗИ, КТ: гиперплазия надпочечников, аденоматоз (при длительном отсутствии лечения).
Лабораторно: повышение уровня тестостерона в крови, 17-КС в моче, положительная проба с дексаметазоном (16 мг), кариотип 46ХХ (днвочки).
Гипофункция надпочечников.
Гипокортицизм:
1. Аутоиммунное поражение надпочечников, сочетающееся с аутоиммунным поражением эндокринных желез (щитовидной, околощитовидных, яичников, кожи).
2. Бактериальная и грибковая инфекции (туберкулез, дископлазмоз, сепсис, менингококковая инфекция).
3. Удаление надпочечников по поводу БИК ???.
4. Амилоидоз.
5. Гемохроматоз.
6. Метастазы рака (бронхов, молочной железы).
7. Как осложнение при использовании различных лекарственных средств (антикоагулянты, блокаторы стероидогенеза в надпочечниках: хлодитан, кетохеназол, барбитураты, спиронолактон, кортикостероиды – синдром отмены).
Основные симптомы хронической надпочечниковой недостаточности:
1. Снижение АД (88%)
2. Гастроинтерстициальные симптомы (50%)
3. Общая слабость, повышение утомляемости (100%)
4. Гиперпигментация – возникает поздно (92%)
5. Снижение массы тела (100%)
6. Боли в мышцах и суставах (60%)
7. Гиперкалиемия (64%)
8. Гипонатриемия (88%)
Гипогликемическое состояние - возникает натощак, через 2-3 часа после еды.
Психические нарушения – в виде апатии, раздражительности, нарушения памяти.
Хроническая надпочечниковая недостаточность (адиссонова болезнь):
| Первичная | Вторичная | |
| Снижение АД Снижение массы тела Гипогликемия Гиперпигментация АКТГ в крови Гипотиреоз сопутствующий Гипогонадизм Отставание в росте Кортизол крови | ++++ Есть Есть Есть ¯ Редко Редко Нет (редко) ¯ | ++ Есть Есть Нет ¯ часто часто часто ¯ |
Алгоритм диагностики:

Лечение:
А. Патогенетическое (заместительная терапия):
1. Глюкокортикоиды (преднизолон, кортизон-ацетат)
2. Минералокортикоиды (кортинеф, ДОКСА)
3. Анаболические стероиды (ретаболил, феноболил, сильболил???)
Недостаток глюкокортикоидов: преднизолон 10-15 мг (суточный кортизон 0,025 х 1-3 таблетки в сутки).
Недостаток минералокортикоидов: кортинеф 0,005 до 1-1,5 таблетки в сутки; ДОКСА – 0,005 х 1-2 таблетки в сутки, 1/3 – вечером, 2/3 – утром.
Заместительная терапия назначается пожизненно.
Критерий для подбора дозы минералокортикоидов – АД.
При стрессе, инфекции. Операциях, травмах – увеличение доз препаратов в 2-5 раз или гидрокортизон 50-100 мг в/в, в/м.
Б. Симптоматическое:
1. Диетотерапия
2. Витаминотерапия (витамин С)
В. Этиотропное:
1. Медикаментозное (туберкулез, сепсис, грибы)
2. Лучевая (опухоли гипофиза, гипоталямуса)
3. Хирургическое (удаление опухоли, аневризмы)
4. Иммунодепрессанты (при аутоиммунных заболеваниях)
Передозировка:
Глюкокортикоиды – кушингоидное изменение лица, стрии.
Минералокортикоиды – отеки, резкое повышение АД.