Лучевая кость
Лучевая кость (лат. radius) — парная кость предплечья, расположенная рядом с локтевой костью. В ней различают тело и два конца: верхний и нижний.
Тело лучевой кости имеет трёхгранную форму. Соответственно имеется три поверхности: передняя, задняя и боковая; и три края: передний, задний и межкостный. Передний и задний края закруглены. Внутренний, край кости заострен, направлен к локтевой кости и именуется межкостным краем.
Передняя поверхность, немного вогнута. На ней находится питательное отверстие, продолжающееся в проксимально направленный питательный канал. Задняя поверхность обращена назад, а латеральная поверхность в сторону наружного края предплечья.
ПОВРЕЖДЕНИЯ ЛУЧЕВОЙ КОСТИ
 Травма, вывих, перелом
Травма, вывих, перелом
Перелом головки и шейки лучевой кости - такие переломы чаще всего возникают при падении на вытянутую руку.
Переломы могут быть:
-со смещением
-без смещения
-краевые
-поперечные
-оскольчатые.
Пациент жалуется на боли в области локтевого сустава, припухлость. Боли резко усиливаются при попытках согнуть или разогнуть руку в локтевом суставе, и особенно при вращении кисти. Окончательно диагноз устанавливают после проведения рентгенологического исследования.
Лечение
Если смещения отломков на рентгеновских снимках не обнаружено проводится консервативное лечение. Место перелома обезболивают. Накладывают гипсовую лонгету от середины плеча до основания пальцев на 2-3 недели. Рука при этом согнута в локтевом суставе под прямым углом.
Движения пальцами и кистью рекомендуют начинать через два дня. После снятия лонгеты назначается физиотерапевтическое лечение и лечебная физкультура. В случае раздробления головки лучевой кости, при возможности проводят остеосинтез, или удаляют головку лучевой кости. К удалению головки не прибегают, если перелом случился у ребенка, чтобы не удалить зону роста кости.
 Вывих головки лучевой кости - у взрослых вывихи головки лучевой кости встречаются чрезвычайно редко. Но у детей при резком сильном потягивании за выпрямленную ручку этот вид повреждения встречается достаточно часто. Особенно в возрасте до 4 лет. Сразу после травмы у ребенка возникает боль в руке. Боль не всегда возникает в области локтя, часто дети жалуются на боль в нижней трети предплечья и в области лучезапястного сустава. Ребенок удерживает руку в выпрямленном состоянии. Попытка согнуть руку в локте, вызывает усиление боли.
Вывих головки лучевой кости - у взрослых вывихи головки лучевой кости встречаются чрезвычайно редко. Но у детей при резком сильном потягивании за выпрямленную ручку этот вид повреждения встречается достаточно часто. Особенно в возрасте до 4 лет. Сразу после травмы у ребенка возникает боль в руке. Боль не всегда возникает в области локтя, часто дети жалуются на боль в нижней трети предплечья и в области лучезапястного сустава. Ребенок удерживает руку в выпрямленном состоянии. Попытка согнуть руку в локте, вызывает усиление боли.
Диагноз устанавливают на основании факта травмы и типичной клинической картины. На рентгеновском снимке обычно ничего не обнаруживается.
Лечение
Обезболивание обычно не проводится. Травматолог легко вправляет вывих вручную. При первичном вывихе гипсовая повязка не накладывается, достаточно зафиксировать ручку на косынке на 2-3 дня. Если вывихи становятся привычными, накладывают гипсовую лонгету на 2-3 недели.
Перелом луча в типичном месте или перелом дистального метаэпифиза лучевой кости встречается достаточно часто, особенно у пожилых людей.
Механизм перелома – падение на вытянутую руку. Если пациент при падении опирается на ладонь, происходит перелом со смещением периферического отломка по направлению к большому пальцу и тылу кисти. Такой перелом называется перелом Коллеса (Коллиса).
При падении на согнутую кисть, когда опора приходится на тыльную часть кисти, периферический отломок смещается в направлении к ладони. Это перелом Смита, который встречается значительно реже. Линия перелома обычно располагается на на 2-3 см выше уровня лучезапястного сустава. Иногда происходит раздробление периферического отломка, и он вклинивается в сустав. Состояние таких пациентов считается более тяжелым. Пациент жалуется на боли в лучезапястном суставе и в области перелома. В области лучезапястного сустава обнаруживается деформация по типу штыка или вилки. 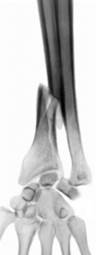 Диагноз уточняют при рентгенографии.
Диагноз уточняют при рентгенографии.
Лечение
 Проводят обезболивание места перелома. При отсутствии смещения или при вколоченном переломе накладывают ладонную гипсовую лонгету от основания пальцев до верхней трети предплечья на 3 недели. Уже к концу первой недели назначают физиотерапию и лечебную физкультуру. При переломах со смещением проводят репозицию отломков, затем накладывают гипс на 4 недели.
Проводят обезболивание места перелома. При отсутствии смещения или при вколоченном переломе накладывают ладонную гипсовую лонгету от основания пальцев до верхней трети предплечья на 3 недели. Уже к концу первой недели назначают физиотерапию и лечебную физкультуру. При переломах со смещением проводят репозицию отломков, затем накладывают гипс на 4 недели.
 Переломовывих Монтеджа:
Переломовывих Монтеджа:
Различают сгибательный и разгибательный тип повреждения.
Разгибательный типвозникает при падении и ударе верхней третью предплечья о твердый предмет или же при ударе по этой области. Происходит перелом локтевой кости, а продолжение насилия ведет кразрыву кольцевидной связки и вывиху головки лучевой кости (рис.15).
Переломо – вывих Монтеджа:
1 - разгибательный тип; сгибательный тип и схемы его лечения (3).
Переломовывих Галеацци:
Возможен от прямого и непрямого механизма травмы, в результате которого происходит перелом лучевой кости в нижней трети и вывих головки локтевой кости. По механизму травмы и смещению отломков выделяют разгибательный и сгибательный типы повреждения.
При разгибательном типеотломки лучевой кости смещены под углом, открытым в тыльную сторону, а вывих головки локтевой кости происходит в ладонную сторону.
Для сгибателъного типаповреждения характерно смещение отломков лучевой кости под углом, открытым в ладонную сторону, а головка локтевой кости смещается в тыльную сторону.
ТРАВМЫ ПРИ ПАДЕНИИ НА КИСТЬ
Чаще всего ломаются кости запястья – ладьевидная и полулунная. Механизмом травмы чаще всего является прямой удар по кисти или пальцам, падение на кисть.
Переломы костей кисти встречаются часто и составляют до трети от всех переломов костей. Общее число костей кисти 27.
ПЕРЕЛОМ ЛАДЬЕВИДНОЙ КОСТИ
Переломы ладьевидной кости возникают при падении на согнутую кисть, прямом ударе по ладони или ударе кулаком по твердому предмету. Обычно ладьевидная кость ломается на две части. Иногда одновременно с переломом ладьевидной кости происходит и вывих полулунной кости. Тогда такое повреждение называется переломовывих де Кервена.
Пациент жалуется на болезненность и припухлость в области лучезапястного сустава со стороны большого пальца. Нагрузка на первый и второй пальцы усиливает боль. Боль усиливается также при сжатии кисти в кулак, что чаще всего становится невозможным.
Для уточнения диагноза производятся рентгеновские снимки в трех проекциях. Однако, иногда на рентгеновских снимках невозможно рассмотреть линию перелома. Поэтому при обоснованном подозрении на перелом ладьевидной кости при отсутствии рентгенологического подтверждения, проводится лечение перелома. Через 10 дней снимки повторяют. За это время, если у пациента был перелом, кость рядом с линией перелома подвергается рассасыванию (остеопороз) и линия перелома становится более заметной.
Переломы тела ладьевидной кости бывают внутрисуставными или внесуставными, когда происходит отрыв бугорка ладьевидной кости.
Лечение. Наиболее легким считается перелом бугорка ладьевидной кости. Такой перелом обычно хорошо срастается и требует иммобилизации не более чем на один месяц. Переломы тела ладьевидной кости срастаются в сроки до 6 месяцев. Это зависит от особенностей питания и кровоснабжения ладьевидной кости. Если один из отломков остается без достаточного питания, он может подвергнуться рассасыванию. Часто в месте перелома образуется ложный сустав и кисты в теле ладьевидной кости.
Если смещения не обнаружено, накладывают гипсовую повязку от основания пальцев до верхней трети предплечья, а первый палец загипсовывают, оставляя свободной только половину концевой фаланги. Через 2,5-3 месяца гипс снимают и производят контрольный рентгеновский снимок.
Если сращение перелома не наступило, гипсовую повязку накладывают повторно на срок до двух месяцев. Если на рентгеновских снимках было обнаружено смещение отломков, производится оперативное лечение: остеосинтез винтом, спицами. Возможно лечение при помощи внешнего остеосинтеза. В этом случае сроки сращения перелома сокращаются до двух месяцев. Во всех случаях рекомендуется раннее начало лечебной физкультуры, движения пальцами кисти. Осложнениями переломов ладьевидной кости бывают ложные суставы или замедленное сращение перелома. При этих состояниях выполняются операции различной сложности в зависимости от квалификации хирурга-травматолога.
ПЕРЕЛОМ ПОЛУЛУННОЙ КОСТИ
Перелом полулунной кости встречается редко. Механизм перелома – падение на кисть или прямой удар по кисти. Пациент жалуется на боли в кисти, усиливающиеся при тыльном разгибании кисти и при нагрузке на третий и четвертый пальцы. Для уточнения диагноза выполняются рентгеновские снимки.
Лечение. Обезболивание. Наложение гипсовой повязки от верхней трети предплечья до начала пястных костей. Срок сращения перелома 1,5-2 месяца. Осложнений при переломах полулунной кости обычно не бывает.
ПЕРЕЛОМ ГОРОХОВИДНОЙ КОСТИ
Механизм перелома гороховидной кости – прямой удар по кисти или удар боковой поверхностью кисти по твердому предмету. Пациент предъявляет жалобы на боли в области боковой поверхности лучезапястного сустава, в области возвышения мизинца. Боль усиливается при попытке согнуть мизинец или сжать кисть в кулак.
Диагноз устанавливают с помощью рентгеновских снимков в специальных проекциях.
Лечение заключается в иммобилизации гипсовой лонгетой на срок один месяц.
ПЕРЕЛОМЫ ПАЛЬЦЕВ РУКИ
ПЕРЕЛОМЫ ФАЛАНГ ПАЛЬЦЕВ
Переломы пальцев случаются часто, происходят под влиянием прямого удара или непрямой травмы. Возникают переломы поперечные, оскольчатые, винтообразные, внесуставные и внутрисуставные. Пациент жалуется на боли в сломанном пальце, припухлость и отек пальца. Движения в пальце ограничены и резко болезненны, особенно попытка разгибание пальца. При осмотре заметна деформация и искривление пальца. Диагноз уточняют при рентгенологическом исследовании.
Лечение. Обязательно добиваются сопоставления отломков, для того, чтобы не произошла утрата функции пальца. Если произошел перелом без смещения, на поврежденный палец накладывается ладонная гипсовая лонгета или шина Белера на срок до одного месяца. При невозможности сопоставить отломки консервативным путем, производится оперативное лечение. Отломки обнажают и фиксируют одной или двумя спицами, костным штифтом, после чего накладывают гипсовую повязку на один месяц. Иногда используется скелетное вытяжение за ногтевую фалангу. Движения соседними пальцами рекомендуется производить вскоре после наложения гипса или оперативного лечения.
Пястные кости представляют собой короткие трубчатые кости, которые с проксимальной стороны соединены суставами с костями запястья, а периферическая их часть соединяется суставами с основанием первой фаланги пальцев кисти.
ПЕРЕЛОМ ПЕРВОЙ ПЯСТНОЙ КОСТИ
Он встречается чаще всего среди переломов пястных костей и наиболее часто у мужчин. Механизм травмы – прямой удар согнутым первым пальцем о твердый предмет. Выделяют: переломы основания, переломы диафиза (средней части) первой пястной кости.
Перелом основания первой пястной кости бывают внутрисуставные и внесуставные или поперечные.
Пациент жалуется на боли в области перелома. Первый палец согнут и прижат к ладони. Обычно возникает выраженный отек и припухлость в зоне повреждения. При прощупывании перелома боли резко усиливаются и можно прощупать отломок в области «анатомической табакерки». Если небольшой треугольный осколок первой пястной кости остается на месте, а кость вывихивается в сторону лучевой кости, такой перелом называется перелом Беннета. Перелом с вывихом, но многооскольчатый, называется перелом Роланда. Диагноз уточняется при помощи рентгеновских снимков в двух проекциях.
Лечение. Большое значение имеет точное сопоставление отломков костей, которое необходимо провести в наиболее короткие сроки, не позже второго дня после перелома. Одномоментное сопоставление отломков проводят под местным обезболиванием, при успехе накладывают гипсовую повязку с обязательным захватом всего первого пальца под контролем рентгеновского снимка. Если происходит повторное смещение, необходимо наложить скелетное вытяжение на срок до 3 недель или выполняют оперативное лечение.
Отломки фиксируют при помощи одной или двух спиц на 3 недели. После этого спицы извлекают, а гипсовую повязку оставляют до 5 недель. Затем назначают физиотерапию и лечебную физкультуру.
ПЕРЕЛОМ ДИАФИЗА ПЕРВОЙ ПЯСТНОЙ КОСТИ
Перелом диафиза – тела первой пястной кости встречается редко, так как кость достаточно подвижна. Механизмом травмы обычно является прямой удар по кости. Перелом может быть со смещением и без него. Пациента беспокоит боль в области травмы, усиливающаяся при движении первым пальцем, при нагрузке на первый палец.
Лечение. При отсутствии признаков смещения на рентгеновских снимках, накладывают гипсовую повязку от средней трети предплечья до основания пальцев, но первый палец должен быть полностью обездвижен, на один месяц. Полного сопоставления отломков обычно не добиваются, так как небольшая угловая деформация кости не отражается на ее функции. При большом смещении отломков проводят одномоментное сопоставление отломков с последующим наложением гипсовой повязки. Очень редко приходится прибегать к оперативному лечению и фиксации отломков при помощи спиц.
Переломы второй, третьей, четвертой и пятой пястных костей встречаются несколько реже. Возникают они под воздействием прямой травмы кисти и реже при ударе кулаком или при падении на кулак. Часто возникают переломы не одной, а нескольких пястных костей. Пациент жалуется на боли в кисти, ладони, усиливающиеся при попытке сжать кисть в кулак. Для определения места перелома пациента тянут за палец, при переломе соответствующей пястной кости, боль резко усиливается. Диагноз уточняют при помощи рентгеновских снимков.
Лечение. Если смещения не обнаружено, накладывается гипсовая повязка от верхней трети предплечья до основания пальцев, с обязательным полным захватом пальца, соответствующая которому пястная кость сломана. Срок иммобилизации один месяц. При наличии смещения проводят одномоментное сопоставление отломков вручную, с последующим наложением гипсовой повязки на один месяц. Иногда отломки все-таки не удается сопоставить, в этом случае проводится хирургическое лечение с фиксацией отломков спицами или минипластинами.